Вирус Эпштейна-Барра назван по имени его первооткрывателей, английских докторов Эпштейна и Барра, которые обнаружили его в 1964 году. Инфекционное заболевание, которое вызывается вирусом Эпштейна-Барра носит название «инфекционный мононуклеоз». У маленьких детей заражение этим вирусом часто не замечается, так как протекает довольно легко, однако в более старшем возрасте вирус приводит к типичной картине инфекционного мононуклеоза, буквально «сбивающего с ног» больного. Данное заболевание может возникнуть в любом возрасте, однако чаще всего оно встречается у детей в возрасте от 4-х до 15-ти лет.
Вирус Эпштейна-Барра у детей: симптомы
Инкубационный период длится от 4-х до 8-ми недель. Начинается с симптомов, типичных для вирусных инфекций. Проявляются слабость, боль в суставах, головная боль, снижение аппетита, озноб. Через 2-3 дня развивается сильный фарингит, который может продолжаться неделю, температура повышается до 39-40° С, у ребенка увеличиваются лимфоузлы. У некоторых детей появляются жалобы на боль в животе, что связано с увеличением печени и селезенки. У определенного числа больных появляется сыпь, похожая на сыпь при скарлатине.
Обычно симптомы держатся около двух недель, однако слабость и общая интоксикация организма может продолжаться и несколько месяцев.
Лечение вируса Эпштейна-Барра у детей
- При данном заболевании показан постельный режим, минимум физических нагрузок.
- Лечение симптоматическое как при вирусных заболеваниях.
- Желательно употреблять как можно больше теплой жидкости. Пища ребенка должна быть низкокалорийной и легко усваиваемой. Высокую температуру необходимо понижать жаропонижающим на основе парацетамола, подходящим по возрасту.
- Даже после того, как острая фаза заболевания миновала, после заражения вирусом Эпштейна-Барра, необходимо еще в течение как минимум четырех недель удерживать ребенка от физических нагрузок.
Чем опасен вирус Эпштейна-Барра?
Серьезные осложнения возникают редко, однако про них следует знать. Возможно вторичное бактериальное осложнение, а также поражение центральной нервной системы. В крови может быть обнаружено снижение количества таких элементов крови, как эритроциты, лейкоциты, тромбоциты. В результате разрушения красных кровяных телец антителами может развиться анемия.
Очень редким, но и угрожающим жизни ребенка, осложнением является разрыв селезенки.
Вирус Эпштейна-Барра: последствия

Прогноз для больных вирусом Эпштейна-Барра детей – положительный. Острая симптоматика проходит в течение 2-3 недель. Лишь у 3 % больных этот период является более долгим.
В то же время, слабость и болезненное состояние могут продолжаться от одного до нескольких месяцев.
Профилактика вируса Эпштейна-Барра
К сожалению, не существует специальных мер, которые позволят вам и вашему ребенку предотвратить заражение вирусом Эпштейна-Барра. Однако, чем реже вы будете посещать общественные места, места большого скопления людей, тем более вероятно, что это заболевание обойдет ваш дом стороной. Помните, что вирус передается воздушно-капельным путем, когда носитель заболевания чихает или кашляет, а также через поцелуи.
Вирус Эпштейна-Барра принадлежит к семейству герпесвирусов. Он может инфицировать В-клетки (В-лимфоциты) и эпителиальные клетки.
ВЭБ чаще всего передается через жидкости организма, особенно – слюну. Кроме этого, распространяться этот вирус может через кровь и сперму во время полового акта, переливания крови и трансплантации органов.
ВЭБ может распространяться через личные предметы, такие как зубные щетки или стаканы, которые перед этим использовали зараженные люди.
Вирус остается живым на предметах, как минимум, до его полного высыхания.
После попадания в организм человека, вирус может передаваться другим людям еще до развития симптомов заболевания.
После инфицирования ВЭБ остается в организме в неактивной форме всю оставшуюся жизнь.
Диагностика
Выявление заражения вирусом Эпштейна-Барр основано на лабораторных методах, которые определяют антитела к нему:
- IgM к капсидному антигену – появляются в начале инфицирования и, как правило, исчезают в течение 4-6 недель.
- IgG к капсидному антигену – появляются в острой стадии ВЭБ-инфекции, самые высокие их уровни наблюдаются на 2-4 неделе после заражения, после чего они незначительно снижаются и сохраняются на всю оставшуюся жизнь человека.
- IgG к ранним антигенам – появляются в острой стадии заболевания и снижаются к необнаруживаемым уровням через 3-6 месяцев. У многих людей обнаружение этих антител является признаком активной инфекции. Тем не менее, около 20% здоровых людей могут иметь IgG к ранним антигенам в течение многих лет.
- Антитела к ядерному антигену – не обнаруживаются в острой фазе ВЭБ-инфекции, но их уровень медленно повышается через 2-4 месяца после появления симптомов. Они сохраняются на всю оставшуюся жизнь человека.
Как правило, антитела к ВЭБ не нужны для диагностики инфекционного мононуклеоза – самой частой формы ВЭБ-инфекции. Тем не менее, эти специфические тесты могут понадобиться для выявления причин болезни у людей, не имеющих типических симптомов, или у пациентов с другими заболеваниями, которые могут быть вызваны ВЭБ.
Интерпретация результатов определения антител к ВЭБ дает информацию о:
- Восприимчивости к заражению. Люди считаются восприимчивыми к ВЭБ-инфекции, если у них нет антител к капсидному антигену вируса.
- Первичном (новом или недавнем) заражении. Считается, что люди имеют первичную ВЭБ-инфекцию, если у них есть IgM к капсидному антигену и нет антител к ядерному антигену. Также об первичном заражении говорит обнаружение высоких или повышающихся уровней IgG к капсидному антигену и отсутствие антител к ядерному антигену вируса через 4 недели после начала заболевания.
- Перенесенном в прошлом заражении. Одновременное присутствие антител к капсидному и ядерному антигенам говорит о перенесенной в прошлом инфекции. Так как около 90% взрослых заражены ВЭБ, у большинства из них есть антитела к вирусу вследствие перенесенного ранее заражения.
Еще одним способом подтверждения ВЭБ-инфекции является обнаружение ДНК вируса в крови или слюне с помощью полимеразной цепной реакции. Однако положительный результат этого анализа не говорит об активном инфекционном процессе, так как может наблюдаться и при латентной форме вирусоносительства.
Лечение ВЭБ-инфекции
Около 90% взрослых людей всего мира инфицированы ВЭБ. Тем не менее, симптомы какого-либо заболевания, связанного с этим вирусом, развиваются далеко не у каждого зараженного человека.
Самой частой формой ВЭБ-инфекции являются инфекционный мононуклеоз, развивающийся в острой стадии заражения вирусом. Его лечение носит неспецифический характер, так как противовирусных препаратов, действующих на ВЭБ, не существует.
После того, как вирус попадает в организм человека, он остается в нем на всю жизнь, устранить его невозможно. В подавляющем большинстве случаев ВЭБ в организме остается в неактивной или латентной форме, не вызывая никаких симптомов. Периодически у инфицированных людей можно обнаружить выделение вирусных частиц в слюне, то есть даже клинически здоровый человек может быть заразным.
Однако никакого лечения в таких случаях проводить не нужно, так как оно будет совершенно неэффективным.
Считается, что у немногих людей ВЭБ-инфекция способствует развитию и других заболеваний – лимфомы Беркитта, карциномы желудка, рака носоглотки, рассеянного склероза. В этих случаях применяется соответствующее каждому конкретному случаю лечение, однако ни в одной из рекомендуемых схем терапии нет препаратов, действие которых направлено на ВЭБ.
Тем не менее, существует еще одна форма заболевания, вызванная этим вирусом – хроническая активная ВЭБ-инфекция. Это очень редкое заболевание, при котором в организме образуется слишком большое количество лимфоцитов. Оно характеризуется значительным повышением антител к ВЭБ в крови и количества вирусной РНК в тканях. Большинство случаев этого заболевания были описаны в Японии.
Критерии хронической активной ВЭБ-инфекции:
- Тяжелое прогрессирующие течение заболевания дольше 6 месяцев, обычно проявляющееся повышением температуры, увеличением лимфоузлов и селезенки. Эти симптомы обычно появляются после первичной ВЭБ-инфекции или связаны с значительным повышением антител к вирусу или высоким уровнем вирусной РНК в крови.
- Инфильтрация тканей (лимфатических узлов, легких, печени, центральной нервной системы, костного мозга, глаз, кожи) лимфоцитами.
- Повышенный уровень РНК или белков вируса в пораженных тканях.
- Отсутствие любых других заболеваний, подавляющих иммунитет.
Наиболее частыми симптомами и признаками хронической активной ВЭБ-инфекции являются:
- увеличение лимфоузлов (наблюдается у 79% пациентов)
- увеличение селезенки (68%),
- повышение температуры (47%),
- гепатит (47%),
- уменьшение количества клеток крови (42%),
- увеличение печени (32%),
- интерстициальный пневмонит (26%),
- болезни центральной нервной системы (21%),
- периферическая нейропатия (21%).
Существуют различные схемы лечения больных с хронической активной ВЭБ-инфекцией, включающие противовирусные препараты (ацикловир или валацикловир), иммуноглобулины, интерфероны, иммуносупрессивную терапию (кортикостероиды, циклоспорин, азатиоприн), введение цитотоксических лимфоцитов.
Хотя некоторые из этих схем и могут привести к временному улучшению состояния пациентов, ни одна из них не обеспечивала постоянного эффекта.
Единственным известным в настоящее время лечением хронической активной ВЭБ-инфекции является аллогенная трансплантация гемопоэтических стволовых клеток, во время которой пациенту вводят стволовые клетки подходящего донора. Без этого лечения заболевание почти неизбежно приводит к смерти пациента, и даже проведение аллогенной трансплантации гемопоэтических стволовых клеток не гарантирует хорошего прогноза.
Заболевания вызываемые вирусом
Вирус Эпшйтена-Барр (ВЭБ) – один из самых распространенных вирусов, поражающих людей. Примерно 90% взрослых людей инфицированы ВЭБ, большинство из них даже не знают об этом.
Чаще всего этот вирус вызывает инфекционный мононуклеоз, но это происходит не у всех людей. Кроме этого, в настоящее время есть обоснованные подозрения о том, что ВЭБ играет определенную роль в развитии некоторых видов рака, рассеянного склероза и многих других заболеваний.
Инфекционный мононуклеоз
Инфекционный мононуклеоз – очень распространенное инфекционное заболевание, вызываемое ВЭБ (около 90% случаев мононуклеоза) или другими вирусами (например, цитомегаловирусом).
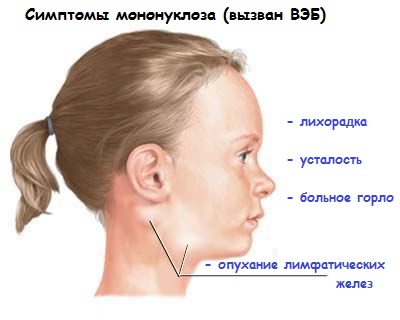
Инфекционный мононуклеоз не считается тяжелой болезнью, но его симптомы все равно могут в течение нескольких недель мешать обычной жизнедеятельности человека.
Инкубационный период (время от заражения вирусом до развития клинической картины болезни) может длиться 4-6 недель.
Симптомы мононуклеоза, как правило, длятся 1-4 недели, но некоторым больным для улучшения состояния нужно до 2 месяцев.
Наиболее частыми симптомами мононуклеоза является повышение температуры, боль в горле, увеличение лимфоузлов на шее, под мышками и в паху.
Другие симптомы могут включать:
- Усталость.
- Мышечные боли и слабость.
- Белый налет на горле.
- Кожная сыпь.
- Головные боли.
- Ухудшение аппетита.
Кроме этих симптомов, примерно у половины пациентов с инфекционным мононуклеозом увеличивается селезенка.
Самым частым, но обычно нетяжелым, осложнением мононуклеоза является умеренное воспаление печени – . Эта форма гепатита редко бывает тяжелой и чаще всего не требует никакого лечения, она проходит самостоятельно.
Увеличение селезенки повышает риск ее разрыва во время травм. Тяжелый отек тканей горла и миндалин опасен обструкцией дыхательных путей. В редких случаях может развиваться окологлоточный абсцесс.
К счастью, самые тяжелые осложнения мононуклеоза встречаются очень редко. Они могут включать разрушение эритроцитов (гемолитическая анемия), воспаления перикарда (перикардит) и сердечной мышцы (миокардит), воспаление головного мозга (энцефалит). Как правило, более агрессивно инфекционный мононуклеоз протекает у людей с ослабленным иммунитетом.
Диагности инфекционного мононуклеоза
Диагностика инфекционного мононуклеоза основывается на симптомах у пациента – повышении температуры, боли в горле и увеличении лимфоузлов. Врач может провести анализы крови, определяющие антитела к ВЭБ, но в первые дни заболевания они неинформативны.
Можно сделать и общий анализ крови, в котором при мононуклеозе повышается уровень лимфоцитов, что косвенно подтверждает диагноз мононуклеоза. Некоторые из этих лимфоцитов часто имеют необычное строение при изучении под микроскопом – это так называемые мононуклеары, наличие которых также характерно для этого заболевания.
К сожалению, эффективных препаратов для лечения инфекционного мононуклеоза не существует, так как антибиотики и противовирусные средства не действуют на ВЭБ.
После установления диагноза пациентам рекомендуют:
- Побольше отдыхать, лучше придерживаться постельного режима, особенно в первые 1-2 недели болезни.
- Употреблять достаточное количество жидкости.
- Принимать жаропонижающие и обезболивающие препараты для борьбы с повышением температуры и болей в мышцах – ибупрофен, парацетамол.
- Для облегчения боли в горле можно использовать леденцы от нее, пить прохладные напитки, есть замороженные десерты (например, фруктовое мороженое).
- Также при боли в горле нужно полоскать его солевым раствором несколько раз в день. Для приготовления этого раствора нужно растворить ½ чайной ложки соли в стакане теплой воды.
- Следует избегать любой интенсивной физической нагрузки, особенно занятий контактными видами спорта, в течение, как минимум, 4-6 недель после установления диагноза инфекционного мононуклеоза. Это помогает предотвратить развитие осложнений – например, разрыва селезенки.
Пациенты продолжают выделять вирусные частицы в слюну в течение 18 месяцев после заражения. Когда симптомы длятся дольше 6 месяцев, это заболевание часто называют хроническим мононуклеозом.
Большинство пациентов с инфекционным мононуклеозом полностью восстанавливаются, у них не наблюдается никаких долгосрочных проблем. Тем не менее, у некоторых из них в течение нескольких месяцев может наблюдаться усталость.
Вирус Эпштейна-Барр и онкологические заболевания
По оценкам ученых, ВЭБ каждый год становится причиной 200 000 случаев онкологических заболеваний в мире, включая лимфомы, рак носоглотки и желудка.
Количество онкологических заболеваний в мире за год, связанных с ВЭБ
Лимфома Беркитта – это онкологическое заболевание, поражающее лимфатическую систему человека. Ее развитие тесно связано с ВЭБ.
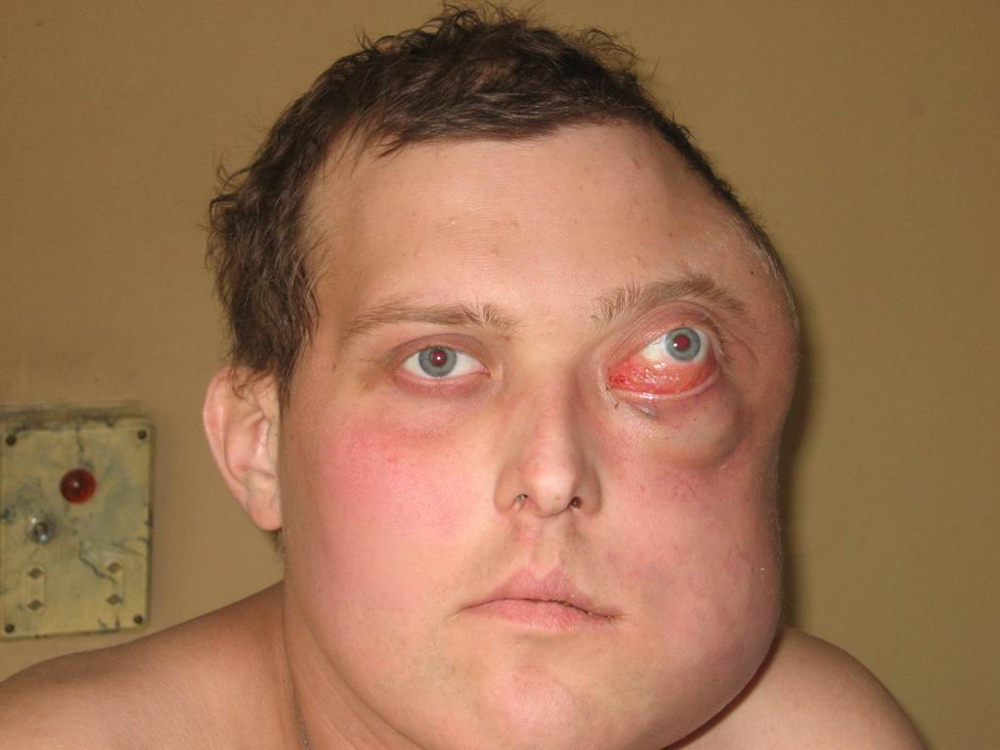
Лимфома Беркитта сперва проявляется увеличением лимфоузлов на шее, в паху или под мышками. Заболевание может также начинаться в области живота, в яичниках, яичках, головном мозге и спинномозговой жидкости.
Другие симптомы включают:
- Повышение температуры.
- Усиленное потение в ночное время.
- Необъяснимое снижение веса.
Для диагностики лимфомы Беркитта проводят биопсию костного мозга, рентгенографию грудной клетки, компьютерную или магнитно-резонансную томографию груди, живота и таза, биопсию лимфатических узлов, исследование спинномозговой жидкости.
Для лечения этого заболевания используется химиотерапия.
При ее неэффективности может проводиться пересадка костного мозга.
Интенсивная химиотерапия может вылечить примерно половину пациентов с лимфомой Беркитта. Показатели излечения ниже, если рак распространился в костный мозг или спинномозговую жидкость.
Карцинома желудка – это онкологическое заболевание, которое является второй самой распространенной причиной смерти от рака в мире. По оценкам ученых, около 10% всех случаев карциномы желудка, связаны с вирусом Эпштейна-Барр.
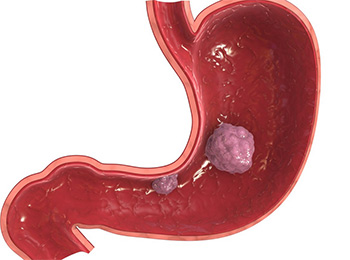
На ранних стадиях рак желудка может вызывать:
- Диспепсию.
- Вздутие живота после приема пищи.
- Изжогу.
- Незначительную тошноту.
- Ухудшение аппетита.
По мере прогрессирования болезни и роста опухоли развиваются более тяжелые симптомы:
- Боль в животе.
- Кровь в кале.
- Рвота.
- Необъяснимое снижение веса.
- Трудности с глотанием.
- Пожелтение кожи и склер.
- Запоры или диарея.
- Общая слабость и усталость.
Диагноз устанавливают с помощью фиброэзофагогастродуоденоскопии с биопсией, компьютерной томографии или рентгенконтрастного обследования желудка.
Для лечения карциномы желудка применяются хирургические методы, химиотерапия, лучевая и таргетная терапия.
Рак носоглотки – это редкая форма злокачественных новообразований шеи. По мнению ученых, существует сильная связь между этим онкологическим заболеванием и вирусом Эпштейна-Барр.
Симптомами рака носоглотки являются:
- Размытое зрение или двоение в глазах.
- Нарушения речи.
- Повторяющиеся инфекционные заболевания ушей.
- Боль или чувство онемения в лице.
- Головные боли.
- Нарушения слуха, шум в ушах.
- Опухоль на шее или в носу.
- Носовые кровотечения.
- Заложенность носа.
- Боль в горле.
Для лечения рака носоглотки применяют хирургические методы, химиотерапию и лучевую терапию, таргетную терапию.
Лимфома Ходжкина – это злокачественная опухоль, поражающая лимфатическую систему. Точная роль ВЭБ в развитии этого онкологического заболевания до конца не изучена. Тем не менее, считается, что этот вирус ответственен за достаточно большое количество случаев лимфомы Ходжкина.
Симптомы этого заболевания включают:
- Безболезненное увеличение лимфатических узлов на шее, под мышками или в паху.
- Повышение температуры тела и озноб.
- Усиленное потение ночью.
- Снижение веса.
- Ухудшение аппетита.
- Кожный зуд.
Для лечения лимфомы Ходжкина применяют:
- Химиотерапию.
- Лучевую терапию.
- Иммунотерапию.
- Интенсивную химиотерапию высокими дозами препаратов и трансплантацию костного мозга
Вирус Эпштейна-Барр и рассеянный склероз
Рассеянный склероз – это тяжелое хроническое воспалительное демиелинизирующее заболевание центральной нервной системы, вызывающее прогрессирующую утрату трудоспособности. Научные данные свидетельствуют о том, что ВЭБ является одним из этиологических факторов этого заболевания, хотя механизм этого влияния пока что неизвестен.
Рассеянный склероз имеет очень разнообразную клиническую картину. Самые распространенные симптомы этого заболевания включают:
- Усталость.
- Проблемы со зрением.
- Чувство онемения и покалывания.
- Спазмы, скованность и слабость мышц.
- Проблемы с передвижением.
- Нейропатическая боль.
- Проблемы с мышлением и обучением.
- Депрессия и беспокойство.
- Сексуальные проблемы.
- Проблемы с мочевым пузырем и толстым кишечником.
- Нарушения речи и глотания.
К сожалению, современная медицина не может вылечить рассеянный склероз. Лечение этого заболевания зависит от его клинической картины. Оно может включать:
- Лечение обострения рассеянного склероза кортикостероидами.
- Лечение конкретных симптомов болезни.
- Лечение, направленное на уменьшение количества обострений.
При правильном лечении рассеянного склероза продолжительность жизни этих пациентов почти не укорачивается.
Несмотря на более чем пятидесятилетнее пристальное изучение вируса Эпштейна-Барр, его роль в развитии многих заболеваний остается не до конца понятной. Исследования в этом научном поле продолжаются во всем мире. Можно с уверенностью сказать, что ученых ждет еще много интересных открытий.
История открытия и изучения ВЭБ
В марте 1964 года в медицинском журнале The Lancet были опубликованы результаты замечательного исследования, проведенного тремя учеными Энтони Эпштейном, Ивонной Барр и Бертом Ашонг. Они открыли первый человеческий вирус, вызывающий рак, который позже стал носить имя двух из них – вирус Эпштейна-Барр.
История открытия ВЭБ и выяснения его роли в развитии рака началась с работы хирурга Дениса Беркитта. Во время Второй мировой войны он был отправлен в Африку, а после ее окончания в течение нескольких лет работал в Уганде.
1958 первое сообщение о специфическом виде рака
В 1958 году Беркитт впервые сообщил о специфическом виде рака, который был достаточно распространен среди маленьких детей, проживающих в Центральной Африке. Эти агрессивные опухоли – позже названные в его честь лимфомой Беркитта – были вызваны неконтролируемым размножением лейкоцитов.
Эти дети часто поступали в лечебные учреждение с проблемами зубов или отеком на лице и шее. Опухоли быстро увеличивались в размерах и, к сожалению не реагировали на любое лечение, доступное в то время.
ВЭБ географическая привязанность
Беркитт заметил, что это заболевание имело сильную географическую привязанность – оно чаще всего встречалось в дождливых областях с круглогодичной высокой температурой. Эта сильная связь с условиями внешней среды, очень подобна картине с малярией, привела Беркитта и его коллег к мысли, что лимфома вызывается вирусом, передаваемым укусами насекомых. Но у них не было никаких доказательств этой теории.
Открытие канцерогенного вируса у людей
22 марта 1961 года Беркитт посетил Англию и прочитал лекцию в Лондонской медицинской школе, в которой описал свое открытие другим врачам и ученым. Одним из слушателей был молодой доктор Энтони Эпштейн, который интересовался лабораторной диагностикой заболеваний и был экспертом по использованию нового инструмента – электронного микроскопа.
Доктор Эпштейн также работал над вирусом саркомы Рауса, который вызывал опухоли у кур, и понимал, как вирусы могут стать причиной рака. Он был полон решимости быть первым ученым, которому удастся открыть канцерогенный вирус у людей, поэтому теория Беркитта о том, что новый вид лимфомы может быть связан с вирусом, очень сильно его заинтересовала.
После лекции ученые договорились о сотрудничестве, образцы опухолей, взятые у детей с лимфомой Беркитта были доставлены из Уганды в лабораторию доктора Эпштейна.
Долгие годы доктор Эпштейн безрезультатно пытался найти вирус в образцах. Интересно, что сделать открытие ему помогла плохая погода. Из-за тумана самолет, перевозящий один из его образцов, был перенаправлен в другой аэропорт. Более длительное путешествие и тряска стали причиной высвобождения некоторых клеток.
Вместе с молодым ученым Ивонной Барр, доктору Эпштейну наконец удалось вырастить эти свободно плавающие клетки для изучения. С помощью коллеги Берта Ашонга и электронного микроскопа ученым удалось увидеть, что некоторые из выращенных клеток были заполнены крошечными вирусными частицами.
Это открытие было только первым шагом в долгой и затруднительной дороге исследований ВЭБ. Доктор Эпштейн и его коллеги создали совместный проект по изучению вируса с супругами Вернером и Гертрудой Генле. В 1965 году удалось подтвердить, что это – совершенно новый человеческий вирус, которому дали название вирус Эпштейна-Барр.
Но возникли проблемы. Оказалось, что только 1% клеток из лимфомы Беркитта был инфицирован ВЭБ, а в некоторых образцах этой опухоли вируса не удавалось обнаружить вообще. Это вызвало серьезные сомнения в том, что ВЭБ является причиной рака.
Испугавшись, супруги Генле и их коллеги провели дальнейшие эксперименты. Они обнаружили, что инфицированные В-клетки могут передавать вирус незараженным В-клеткам, становясь причиной их превращения в злокачественные.
Первая диагностика Эпштейн барра
В конце концов ученые получили необходимые доказательства, когда был создан анализ крови, который мог обнаруживать инфицированные клетки. Все дети с лимфомой Беркитта имели положительный анализ на ВЭБ.
Но ученых повергло в шок то, что у 90% взрослых, проживающих в Америке, этот тест также был положительным, но никто из них не был болен лимфомой Беркитта.
Ответ на этот вопрос был найден после того, как один из работников лаборатории Генле заболела мононуклеозом. До этого у нее всегда результат анализа на ВЭБ был отрицательным, но после перенесенной болезни он стал положительным. Исследования подтвердили, что каждый случай мононуклеоза вызван ВЭБ.
Тем не менее, оставался еще один важный вопрос – ВЭБ является причиной лимфомы Беркитта, или это болезнь создавала прекрасные условия для заражения вирусом, а его присутствие – простое совпадение? И почему только у малой части зараженных африканских детей развивается лимфома?
Для получения окончательных ответов на эти вопросы, ученые из Франции провели исследование, в котором приняли участие тысячи детей из Уганды. К 1972 году в этом исследовании было зарегистрировано 42 000 детей, которым брали образцы крови для изучения того, когда они были заражены ВЭБ.
За следующие 5 лет у некоторых из детей появилась лимфома Беркитта. У них у всех задолго до развития опухолей были признаки необычно тяжелой инфекции ВЭБ. Это было убедительное доказательство того, что ВЭБ принимает участие в развитии лимфомы Беркитта, но было ясно, что и другие факторы также играют определенную роль.
Окончательно все стало на свои места в 1976 году, когда шведские ученые изучили хромосомы в клетках из опухолей лимфомы Беркитта. Они заметили, что одна и та же хромосома разорвана в одном и том же месте во все клетках. Оказалось, что отколовшийся кусок хромосомы содержит онкоген c-myc, который регулирует деление клеток.
Деятельность c-myc жестко контролируется, но в клетках лимфомы Беркита он присоединяется к генам, которые всегда находятся в активном состоянии в лейкоцитах. Это приволо к тому, что c-myc также становился постоянно активным, из-за чего лейкоциты продолжают размножаться.
ВЭБ и другие персистирующие вирусные инфекции заставляют В-клетки быстро делиться в течение достаточно длительного периода времени. Это увеличивает риск появления генетической ошибки, связанной с онкогеном c-myc. Комбинация генетической ошибки и ВЭБ значительно повышает риск развития лимфомы Беркитта.
Но это еще не все. Используя молекулярные методы, ученые обнаружили, что инфекция ВЭБ также сильно связана с раком носоглотки. Как и в случае лимфомы Беркитта, важны также и другие факторы, а именно – комбинация генов, питания и ВЭБ.
Совсем недавно стали появляться доказательства, что ВЭБ также связан с определенной частью злокачественных новообразований желудка. Большой научный анализ, проведенный в 2009 году, пришел к выводу, что примерно 10% злокачественных опухолей желудка содержит ВЭБ.
Кроме онкологических заболеваний, вирус Эпштейна Барр может играть роль в развитии рассеянного склероза, мультиформной эритемы, генитальных язв, волосатой лейкоплакии рта.
По материалам
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3112034/
Был открыт в шестидесятые годы прошлого века ученым М.Э. Эпштейном и его ассистенткой И. Барр во время микроскопических исследований клеток злокачественной опухоли, которую позже стали называть лимфомой Беркитта.
путь передачи
Заражаются в детском и юном возрасте. Хотя в течение 40 лет изучаются особенности и ее распространения, но они остаются не до конца выясненными. Заражаются аэрозольным, трансмиссивным путем, а также он может передаваться при контакте с инфицированным, через молоко матери и половым путем (при оральном сексе).
Заражение в детстве происходит через игрушки, на которых остается слюна у носителя в скрытой форме. Среди взрослых характерным является распространение опасного вируса при поцелуях со слюной. Данный способ считается весьма распространенным и привычным.
Внедряясь в слюнные железы, тимус, клетки рото — и носоглотки, вирус Эпштейна-Барр начинает поражать организм человека. При снижении иммунитета скрытая может перейти в открытую форму, вызывая ряд опасных болезней.
Патогенез
В патогенезе выделяют 4 этапа:
На первом этапе происходит внедрение в полость рта и носоглотку, он попадает в слюнные протоки, в носоглотку, где размножается, инфицируя здоровые клетки.
На втором этапе попадает по лимфатическим путям в лимфатические узлы, происходит поражение В-лимфоцитов и дендритных клеток, вызывая их лавинообразное размножение, это приводит к набуханию и увеличению лимфоузлов.
Третий этап — поражаются центральная нервная система и лимфоидные ткани, вместе с ними и другие важные органы: сердце, легкие т.д.
Четвертый этап характеризуется выработкой специфического иммунитета против вируса, при котором получается такой результат:
- полное выздоровление;
- или инфекция переходит в хроническую форму.
Известны две формы — типичная и атипичная. У типичной наблюдаются все симптомы, характерные болезни, в атипичной — лишь 2-3 симптома (может быть даже один). Атипичные выявляются на основе данных лабораторных анализов.
По степени тяжести бывает в легкой, средне- тяжелой и тяжелой формах. При тяжелой температура тела доходит до максимальной, долго держится лихорадочное состояние, сильно увеличенными становятся лимфатические узлы, а также селезенка, иногда и печень.
Длительно сохраняется аденоидит, миндалины сильно гиперемированы, язык обложен, показатель уровня лейкоцитов в общем анализе крови бывает выше нормы.
Диагностика
Диагностику проводят на основе жалоб пациента, по проявлениям первичных симптомов и данным лабораторных анализов крови.
Важными при диагнозе являются:
1. Показатели общего анализа крови. После внедрения вируса В – лимфоциты заражаются инфекцией, и начинается их активное размножение. Процесс приводит к повышению их концентрации в составе крови. Такие клетки получили научное название «атипичные мононуклеары».
У инфицированных показатели СОЭ, количество лейкоцитов и лимфоцитов бывают выше нормы. Тромбоциты тоже повышаются или наоборот могут быть сниженными, то же самое с показателями гемоглобина (наблюдается анемия гемолитического или аутоиммунного характера). При рассматривании под микроскопом врачи определяют их.
2. Для точного определения зараженности вирусом берут кровь на анализы для выявления антител против антигенов . При попадании антигенов в кровь, они распознаются клетками иммунной системы.
3. При биохимическом анализе крови, взятой из вены натощак, в острой фазе обнаруживается белок, повышенные показателя билирубина указывают на болезни печени.
АЛТ, АСТ, ЛДГ являются специальными белками, содержащимися в клетках организма. При повреждении органа они попадают в кровь, и их повышение указывает на заболевание печени, поджелудочной железы или сердца.
4. Проводится консилиум узких специалистов с привлечением иммунолога и ЛОР – врача, онколога и гематолога. Окончательные выводы делаются на основе клинических исследований с анализом крови на свертываемость, по рентгеновским снимкам носоглотки и грудной клетки, УЗИ органов брюшной полости.
Начальные симптомы вируса Эпштейна Барр, свидетельствующие об инфицировании пациента
Инкубационный период острой формы длится примерно неделю после внедрения. У больного начинает развиваться картина, похожая на острую респираторную болезнь.
Таковы начальные симптомы:
- температура повышается до критических показателей, больного знобит;
- болит горло, на опухших миндалинах можно увидеть налет;
- при пальпации чувствуется увеличенность лимфоузлов под челюстью, на шее, в паху и подмышках.
При анализе крови наблюдается появление атипичных мононуклеаров — молодых клеток, которые бывают похожими на лимфоциты и моноциты.
Человек быстро устает, снижается аппетит и работоспособность. На теле и руках можно увидеть папулезную сыпь. Нарушается деятельность желудочно-кишечного тракта. У больных нередко можно обнаружить болезненность в мышцах и суставах. Они часто страдают от бессонницы и хронического синдрома усталости.
Связанные заболевания
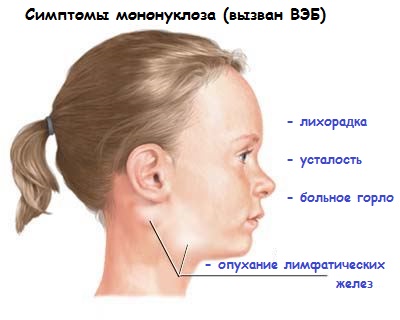 Самой опасной болезнью, которую может вызвать, считается болезнь Филатова, или его еще называют инфекционным мононуклеозом. Длительность инкубационного периода этого заболевания обычно бывает около недели, но может продлиться до 2 месяцев.
Самой опасной болезнью, которую может вызвать, считается болезнь Филатова, или его еще называют инфекционным мононуклеозом. Длительность инкубационного периода этого заболевания обычно бывает около недели, но может продлиться до 2 месяцев.
В начале пациент начинает чувствовать озноб и недомогание, суставные и мышечные боли, горло опухает, больной быстро утомляется, плохо спит.
Постепенно повышается температура тела и доходит до критических – до 40 градусов, больного лихорадит. Основным определяющим симптомом вирусной инфекции считается полиаденопатия, которая появляется через 5-6 дней после проявления и характеризуется увеличением всех лимфатических узлов. Они становятся во время пальпации слабоболезненными.
Тошнота и боль в животе доводит до рвоты. Кожные покровы остаются без изменений, но иногда наблюдаются герпетические высыпания. Небные миндалины воспаляются, с задней стенки глотки отделяется гной. Носовое дыхание становится затрудненным, сопровождается гнусавостью голоса.
Позднее увеличивается селезенка (явление спленомегалии), которая приходит в состояние нормы через 2-3 недели. Сопровождается появлением сыпи на теле, папул и пятен, точек розеол, а также кровоизлияний.
Иногда бывает желтуха в легкой степени с потемнением мочи.
Человек, переболевший инфекционным мононуклеозом, больше не будет болеть, но останется на всю жизнь носителем. Вирус эпштейна барр опасен своими осложнениями: менингоэнцефалитом, серозным менингитом, а также может быть угроза энцефомиелита.
Инфицированные вирусом Эпштейна-Барр могут заболеть и другими болезнями:
- лимфогранулематозом;
- системным гепатитом;
- лимфомой, в том числе и лимфомой Беркитта;
- злокачественными опухолями носоглотки;
- новообразованиями в слюнных железах, желудочно – кишечной системе;
- герпетическими поражениями гениталий и кожи;
- волосатой лейкопенией; синдромом хронической усталости;
- рассеянным склерозом;
- пролиферативным синдромом, который развивается у тех, у кого приобретенный иммунодефицит или от рождения.
При развитии инфекции В – лимфоциты увеличиваются настолько, что функционирование важных внутренних органов нарушается. Многие дети, у кого врожденная форма иммунодефицита, погибают от этого заболевания. Те, которые спаслись, страдают лимфомой, анемией, агранулоцитозом или гипергаммаглобулинемией.
Лечение
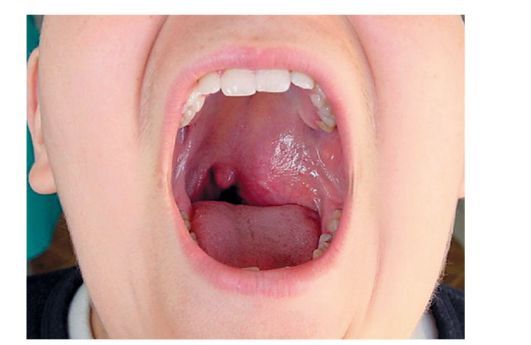
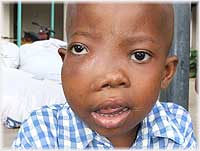 У мальчика Эпштейн Барра
У мальчика Эпштейн Барра
Лечением инфекции должен заниматься врач, специализирующийся по инфекционным болезням, а при выявлении опухоли в виде новообразований – онколог. Больные с инфекционным мононуклеозом в тяжелой форме подлежат немедленной госпитализации с назначением соответствующей диеты и постельного режима.
Активное лечение начинают с применением препаратов для стимуляции фагоцитов и естественных киллеров, создания антивирусного состояния здоровых клеток.
Доказана эффективность таких назначений:
- препаратов интерферона — альфа: ацикловира и арбидола, виверона, валтрекса и изопринозина;
- внутримышечной инъекции роферона и реаферона –ЕС;
- внутривенного введения иммуноглобулинов, таких, как пентаглобин и интраглобин, которые тоже дают хороший результат;
- иммуномодулирующих препаратов: дерината, ликопида и лейкинферона;
- биологических стимуляторов (солкосерила и актовегина).
Вспомогательную роль в лечении играет комплексный прием витаминов и антиаллергических препаратов, таких, как тавегил и супрастин.
При выявлении гнойной ангины назначают курс приема антибиотиков на неделю или на 10 дней (цефазолин или тетрациклин).
При повышении температуры тела назначаются жаропонижающие таблетки парацетамола, а при кашле – таблетки мукалтина или либексина. При затрудненности дыхания через нос помогают капли нафтизина.
Лечение больных можно проводить амбулаторно, назначая интерферон – альфа под систематическим лабораторным контролем. Через три – четыре месяца надо сдавать кровь на биохимический анализ для иммунологического обследования и ПЦР – диагностики.
На лечение может потребоваться две – три недели или несколько месяцев, в зависимости от тяжести и осложнений, а также ее типы(острой или хронической).
При обнаружении заболевания надо провести обследование слюны остальных членов семьи, чтобы избежать повторного заражения инфекцией.
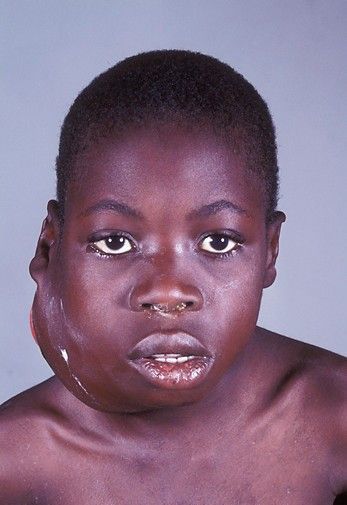
Чем опасен Эпштейн Барр
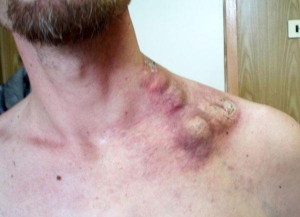
 На лице
На лице
Представляет серьезную опасность своими осложнениями. В самом начале болезни, в первые же недели, она может привести к поражению центральной нервной системы. Часто бывают и менингитом, психозом и гемиплегией.
Иногда вирус эпштейна барр провоцирует аутоиммунную гемолитическую анемию. Появляющаяся боль в животе, отдающая в левое плечо, может свидетельствовать о разрыве селезенки. При сильном набухании небных миндалин иногда наблюдается обструкция верхних дыхательных путей.
Вирус Эпштейна Барр при беременности может вызвать внутриутробное инфицирование плода и привести к патологии важных его органов и лимфоузлов.
Профилактические меры против вируса Эпштейна Барр
Бояться вируса не стоит, поскольку избежать заражения невозможно. Взрослые уже имеют иммунитет, так как у них антитела к вирусу Эпштейна –Барр бывают выработанными после перенесенной болезни в детстве.
Если у ребёнка хорошая иммунная система, его не надо слишком оберегать от инфекции. Замечено: чем раньше дети переболеют вирусом эпштейна барр, тем в более слабой форме будет протекание болезни. Может быть так, они даже не почувствуют ее. А иммунитет выработается на всю жизнь у переболевших детей.
Для тех, у кого слабый иммунитет, разрабатывают в настоящее время специальную вакцину для защиты организма от заражения этим вирусом.
Самой действенной профилактикой считается повышение сопротивляемости, вызываемым вирусом Эпштейна Барр, укреплением иммунитета.
Вот меры по обязательной профилактике:
- Рекомендуется закаливание с самого рождения. Малышей надо постепенно приучать к купанию в теплой воде с температурой тела и прогулкам на свежем воздухе, а также поможет в закаливании применение холодной воды для обливаний в течение всей жизни.
- Ведение здорового образа жизни, грамотно, по- научному правильно надо составить рацион сбалансированного питания с введением свежих овощей и фруктов. Витамины и микроэлементы, содержащиеся в них, специальные мультивитамины должны на высоком уровне поддерживать организм.
- Не допускать любые соматические заболевания, вызывающие ослабление иммунитета.
- Психологические и физические стрессы тоже отрицательным образом влияют на состояние организма и снижают иммунитет.
- Надо жить с девизом « движение – это жизнь», много времени проводить на свежем воздухе в любую погоду, заниматься посильными видами спорта: зимой лыжами, а летом плаванием.
Кто сказал, что вылечить герпес тяжело?
- Вас мучает зуд и жжение в местах высыпаний?
- Вид волдырей отнюдь не добавляет Вам уверенности в себе…
- И как-то стыдно, особенно если Вы страдаете генитальным герпесом…
- А мази и лекарства, рекомендованные врачами почему-то не эффективны в Вашем случае…
- К тому же, постоянные рецидивы уже прочно вошли в Вашу жизнь…
- И сейчас Вы готовы воспользоваться любой возможностью, которая поможет Вам избавиться от герпеса!
Эффективное средство от герпеса существует. и узнайте как Елена Макаренко вылечила себя от генитального герпеса за 3 дня!
Один из самых распространенных вирусов на Земле, ошибочно называемый многими как вирус эйнштейн барра у детей, на самом деле является вирусом группы возбудителей инфекции герпеса IV типа и носит название – вирус Эпштейна-Барр (далее по тексту – ВЭБ), которым заражено не менее половины жителей нашей планеты.
Возбудитель вируса был открыт профессором - исследователем из Великобритании Майклом Эпштейном в 1964 году совместно с Ивонной Барр, чьи фамилии и носит в качестве наименования.
Чаще всего инфицированию подвержены дети до пятилетнего возраста, особенно уязвимы малыши с ослабленным иммунитетом. Заражение может произойти еще в утробе матери, воздушно-капельным или бытовым путем, а также при переливании крови. Источником являются люди - носители вируса.
Симптомы вируса Эпштейна-Барр у детей
Дети с сильным иммунитетом переносят заражение вирусом как легкую простуду или же вообще бессимптомно.
Симптомы первичного заражения ребенка с ослабленным иммунитетом по истечению полуторамесячного инкубационного периода характеризуются следующими признаками:
- субфебрильная длительная по срокам температура;
- отек лимфатических шейных узлов;
- головные боли;
- беспокоящие боли в горле;
- слабость и хроническая усталость;
- увеличение печени;
- невыясненного характера сыпь на руках и других частях тела;
- некоторые проблемы в деятельности кишечника;
- исчезновение аппетита и ощутимое снижение веса;
- проявления герпеса на ротовой полости;
- увеличение селезенки;
- озноб;
- изматывающие боли и неприятные ощущения в мышцах;
- беспокойство и нарушение сна.
С течением времени каждый симптом, являясь пока предвестником, может вызвать соответствующие болезни (тонзиллит, герпетическая ангина, лимфома, инфекционный мононуклеоз, экзантема, гепатит, рассеянный склероз, пневмония и другие).
Коварность ВЭБ проявляется в сложности своевременной его диагностики, так как проявляется он по-разному и часто принимается даже врачами за другие заболевания. Обследования же (биохимия, анализ крови, определение титра антител к вирусу, диагностика ДНК, ПЦР, иммуноферментный анализ, серологические исследования) дают точную картину, если ребенок имеет в организме вирус герпеса IV типа.
Лечение вируса Эпштейна-Барр у детей
При подозрении на вирус не следует пренебрегать рекомендациями врача пройти обследование, поскольку ВЭБ, проникнув в организм, вместе с кровью распространяется во все ткани и органы. Он очень опасен для детей с врожденным иммунодефицитом, так как многие заболевания, спровоцированные вирусом, и их осложнения становятся смертельно опасными.
Если ребенок имеет сильный иммунитет, болезнь проходит без последствий сама, а ребенок приобретает иммунитет и рецидива не возникает.
При активной выраженной форме заражения универсального и достаточно эффективного метода лечения на данный момент не существует из-за недостаточного изучения вируса, обусловленного многообразием его проявлений. Лечат детей в инфекционном отделении стационара, используя антибиотики, антигистаминные лекарства, препараты для детоксикации, противовирусные средства. Подобная комплексная терапия способна нивелировать острые симптомы заболевания, и параллельно вылечить возникшие сопутствующие болезни. Стопроцентно избавиться от вируса ВЭБ практически невозможно. Результатом лечения может стать приобретение иммунитета, но человек остается навсегда носителем вируса.
Применяют и народные средства, успокаивающего и укрепляющего воздействия. Это отвары ромашки, коры дуба, мяты, женьшеня, которые в небольшой концентрации пьют как чай в течение дня.
Профилактической мерой является укрепление иммунитета ребенка с младенческого возраста. Приемов достижения результатов существует немало. К ним относятся закаливание, прием витаминов, воспитание устойчивости к стрессовым ситуациям, активность и движение.
Вирус Эйнштейна-Барра: причины возникновения, симптомы и лечение
September 20, 2013
Одним из наиболее распространенных вирусов на планете сегодня считается вирус Эпштейна-Барр. По разным данным, антитела, свидетельствующие о встрече с ним, оказываются у 80-90 % взрослых, хотя первый контакт, как правило, происходит уже в детском саду. Попав в организм человека, вирус Эйнштейна-Барра может вообще никоим образом не проявляться или же привести к инфекционному мононуклеозу, синдрому хронической усталости. Опасность его кроется также и в способности провоцировать хронические процессы практически в любых органах, в том числе в печени, почках, ЖКТ, а также в возможности вызывать лимфогранулематоз, лимфому Беркитта, рак носоглотки.
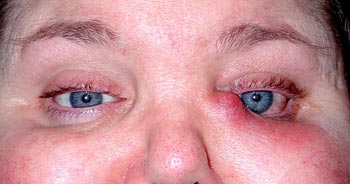
![]()
Дополняя серьезные иммунные заболевания (например, СПИД), вирус Эйнштейна-Барра иногда приводит к смерти. Заразиться им можно от уже инфицированного человека, в частности, через:
- слюну;
- кровь;
- бытовые вещи;
- интимные контакты;
- воздух (воздушно-капельным путем).
Как уже было сказано ранее, носители могут долгое время не догадываться о том, что в их крови присутствует вирус Эйнштейна-Барра. Симптомы четко проявляются при первичном заражении. Собственно, тогда и возникает заболевание под названием инфекционный мононуклеоз. Для него характерно:
Такие симптомы характерны и для ангины, а потому не всегда врачи могут установить правильный диагноз. После острого периода возможно полное выздоровление, что бывает в единичных случаях, пассивное ношение вируса (без каких-либо признаков) или хронический мононуклеоз (активное существование инфекции). В последнем случае больной жалуется на:
- боль в суставах;
- потливость;
- постоянную усталость;
- частые инфекционные и грибковые заболевания;
- субфебрилитет;
- увеличение лимфатических узлов;
- проблемы со стороны нервной системы, в частности, головокружение, бессонницу, ухудшение внимания и памяти и т.д.
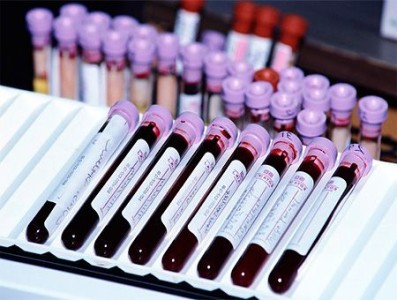
Для того чтобы выявить вирус Эйнштейн-Барра у детей, нужно провести ряд лабораторных исследований. Так, в первую очередь необходимо сдать общий анализ крови. Для носителей вируса характерно увеличение лимфоцитов. Также нужно провести исследование иммунной системы, в частности, установить уровень иммуноглобулинов. Информацию об активности вируса можно получить благодаря анализу крови на антитела. В случае если они обнаружены к антигену EBV IgM, можно говорить об острой фазе заболевания, то есть присутствует первичное заражение или имеет место хроническая форма мононуклеоза в период обострения.![]()
Антитела же класса EBNA IgG свидетельствуют о встрече с вирусом в прошлом, или о хронической пассивной форме. Они остаются в крови человека в течение оставшейся жизни, но не являются показанием для лечения. Установить, где вирус содержится (кровь, моча, слюна), поможет ДНК-диагностика.
Лечить вирус Эйнштейна-Барра стоит в том случае, когда он находится в активной форме. В первую очередь, больному прописывают прием препаратов интерферона-альфа. Кроме этого, в комплексном лечении применяются аномальные нуклеотиды. Это может быть ганцикловир, фамцикловир или валацикловир. Также предлагается курс лечения иммуноглобулинами. Если вирус Эйнштейна-Барра находится в пассивном состоянии, тогда в медикаментозном лечении нет необходимости. Поднять иммунитет и бороться с вирусом помогут народные средства. Так, хорошее противовирусное и противовоспалительное действие вызывает хрен, чеснок, а также почки березы, шиповник, листья липы, календула, чабрец, шалфей, мать-и-мачеха.
Вирус Эпштейна -Барра у детей. Симптомы, лечение
ВЭБ – вирус Эпштейна – Барра относится к группе возбудителей герпевирусных инфекций. Он, как правило, локализуется в В-лимфоцитах и на слизистом эпителии верхних дыхательных путей. Распространение вируса повсеместное.
Вирус Эпштейна – Барра. Источники инфекции.
Заражение вирусной инфекцией чаще всего происходит в раннем детском возрасте. Именно поэтому практически всё взрослое население имеет антитела к ВЭБ.
Источником инфекции являются больные острой или хронической формой заболевания. Маленькие дети чаще всего заражаются этой так называемой “болезнью поцелуев” от своих родителей.
Симптомы заболевания, вызванного вирусом Эпштейна – Барра у детей
У детей с нормальным иммунитетом заболевание протекает в виде лёгкой простуды или же вообще без явно выраженных симптомов.
Однако при ослабленной иммунной системе в случае инфицирования вирусом может развиться мононуклеоз. Инкубационный период болезни длится от четырёх дней до двух недель. Затем появляются боли в горле, а температура повышается до 38 – 40 градусов, которую нужно сбивать, кстати многие не знают Какую Температуру Нужно Сбивать Ребенку? Так же сильно увеличиваются лимфатические узлы, особенно в области шеи. Заболевание протекает со всеми признаками ангины, также случаются кожные высыпания. Диагностика мононуклеоза производится по клиническому анализу крови в случае, если в лейкоцитарной формуле находятся атипичные клетки – мононуклеары. При инфекционном мононуклеозе инфекция проникает через слизистые оболочки верхних дыхательных путей. При этом отмечается отёчность зева и затруднённое дыхание. После проникновения вируса Эпштейна – Барра в кровь происходит его распространение по всем органам и тканям организма.
При проникновении ВЭБ в В-лимфоциты, возникает пролиферация этих клеток. Именно это провоцирует увеличение нёбных миндалин и возникновение системной лимфопатии.
Миндалины поражаются уже в первые дни болезни. При этом наблюдается картина катарального тонзиллита или лакунарной ангины. На миндалинах появляются налёты, которые после снятия не вызывают кровоточивости. Иногда у больных детей отмечается неприятный гнилостный запах изо рта.
Очень часто инфекционный мононуклеоз у детей характеризуется гепатолиенальным синдромом. При этом происходит уплотнение и увеличение печени и селезёнки.
У 5 – 7% детей на теле в процессе заболевания возникает сыпь, однако чаще всего она является следствием приема антибиотических препаратов аминопенициллиновой группы. Сыпь представлена в виде крупных и мелких папул, иногда с геморрагическим компонентом. Зуд при этом отсутствует. После прохождения сыпи остаётся пигментация на коже.
Осложнения, вызванные инфекционным мононуклеозом у детей, встречаются очень редко. При этом бывают случаи разрыва селезёнки, кровотечений и сильных желудочных болей. При этом ребёнку требуется срочная хирургическая операция.
Лечение заболевания, вызванного вирусом Эпштейна – Бара у детей.
Чаще всего болезнь утихает в течение двух – трёх месяцев, не нуждаясь в специфическом лечении.
Лечение заболевания назначается комплексно, и оно зависит от тяжести симптомов. Прежде всего, назначается симптоматическая терапия, включающая в себя применение интерферона или виферона (свечи).
При этиотропной терапии применяется ацикловир, нарушающий синтез вирусной ДНК.
При тяжёлых случаях инфекционного мононуклеоза назначаются глюкокортикостероиды. Антибиотики при лечении данного заболевания противопоказаны. Они назначаются детям только в случае присоединения бактериальной инфекции.
Иммунокорригирующая терапия, как малоизученная тактика при лечении детей, страдающих инфекционным мононуклеозом, носит рекомендательный характер, так как она ещё не до конца изучена. При этом рекомендуется плановый контроль иммунологических показателей ребёнка каждые три месяца в течение года.
Вам может понравиться:
Источники: http://www.fun4child.ru/8637-virus-eynshteyn-barra-u-detey-simptomy-i-lechenie.html, http://fb.ru/article/100145/virus-eynshteyna-barra-prichinyi-vozniknoveniya-simptomyi-i-lechenie, http://zhenskiy-sait.ru/zdorove/virus-epshtejna-barra-u-detej-simptomy-lechenie.html
Добрый день, дорогие читатели!
Вирусные заболевания поражают каждого из нас, но особенно к ним чувствительны дети. Наука с каждым годом выделяет все новые вирусы, которые постоянно мутируют и приобретают новые формы.
Один из распространенных – вирус Эпштейна-Барра симптомы у детей которого мы и рассмотрим.
Слово «герпес » сегодня знакомо многим. Оно часто связывается с высыпаниям на губах. Однако вирусов герпеса очень много.
Некоторые читатели искренне зададут вопрос: вирус Эпштейн-Барра – что это такое? Ведь такой диагноз от педиатров и участковых почти не приходится слышать. Действительно, бессимптомность заболевания не позволяет вовремя его установить, а лечить приходится в основном осложнения.
Инфекция Эпштейн-Барра тоже относится к герпесным.
Это заболевание еще называют скрытой инфекцией, поскольку ее симптомы часто вообще никак не проявляются. Передается оно воздушно-капельным путем, но может перейти и после переливания крови.
На фоне поражения вирусом происходит существенное снижение иммунитета. В связи с этим развиваются осложнения и вторичные заболевания:
- лимфома;
- рак носоглотки;
- гепатит;
- ангина;
- склероз;
- синдром хронической усталости;
- поражение кожи и слизистой.
Вирус Эпштейн-Барра сегодня связывается с онкологическими заболеваниями и часто становится их причиной.
Наиболее распространенное осложнение – инфекционный мононуклеоз, поражающий лимфому и приводящий к онкологии. Инкубационный период составляет от 2 до 15 дней, в среднем неделю.
Симптомы
Можно ли в домашних условиях определить заболевание, ведь его симптоматика стерта? Стоит внимательно присмотреться к заболевшему ребенку. Возможно, некоторые из указанных ниже симптомов вам помогут:

- повышение температуры до 38-40 градусов (проходит волнообразно):
- сильной интоксикации;
- слабость;
- головная боль;
- боли в мышцах;
- боли в суставах;
- ангина;
- быстрая утомляемость;
- плохой сон;
- увеличение лимфатических узлов;
- тошнота;
- боли в животе, диарея;
- иногда – герпетическая сыпь;
- лейкопения, тромбоцитопения.
При диагностике обязательно делается анализ на вирус, для сего берется анализ крови. Если в ней присутствуют антитела, значит, ребенок в организме есть инфекция. Только тщательно собранные данные позволяют сделать вывод о том, что в организме присутствует вирус, и его надо лечить.
Виды проявления
К сожалению, статистика неутешительна. Почти 90% населения Земли заражены этой инфекцией и являются ее носителями.
Вирус Эпштейн-Барра может проявляться по-разному, поэтому выявить его можно только с помощью специальных анализов:
- первичное инфицирование – в большинстве случаев проходит бессимптомно, приобретается иммунитет на долгое время. Но если у пациента слабый иммунитет, есть риск развития мононуклеоза;
- хроническая форма – симптомы стерты, поэтому диагностировать заболевание очень сложно;
- генерализованная хроническая форма – поражает почки, ЦНС, миокард;
- стертая форма вторичного иммунодефицита;
- онкологические проявления;
- аутоиммунные заболевания.
Клинические проявления выражаются в трех форма:
- бессимптомная форма;
- респираторный синдром;
- мононуклеоз.
К сожалению, вылечить заболевание можно только на ранней стадии, пока оно не перешло в более тяжелые формы. Но поскольку инфекцией заражена большая часть планеты, остается только говорить о формировании стойкого иммунитета к вирусу.
Как лечить?
Лечение включает в себя целый комплекс мероприятий:
- противогерпетические препараты;
- интерфероны;
- этиотропные препараты (Ацикловир, Фоскарнет, Валацикловир), Гропринозин (эффективность любых противовирусных препаратов пока не доказаны, исследования показывали, что после применения этих лекарств количество больных почти не уменьшалось);
- иммуноглобулины;
- антибиотики (по показаниям, если присоединяется вторичная инфекция);
- витаминно-минеральные комплексы;
- гепатопротекторы (препараты, разжижающие кровь);
- жаропонижающие;
- антигистаминные (от аллергии).
Одним из ведущих препаратов при лечении остается инозин пранобекс (Гропринозин). Он подавляет синтез вирусных белков. Он замедляет синтез РНК вируса. В результате инфекция не может размножаться.
Второй по значимости препарат при лечении – аналог человеческого интерферона. Он еще больше тормозит размножение и разрушает матрицу РНК.
Терапия накладывает и некоторые ограничения на образ жизни ребенка. Назначается щадящая диета, из-за возможного увеличения селезенки таким детям нельзя заниматься спортом, противопоказаны тяжелые физические нагрузки, так как селезенка может разорваться. При остром течении болезни следует соблюдать постельный режим.
К сожалению, эффективность лечения не доказан окончательно. О действии интерферона и его пользе для организма доктора отчаянно спорят.
Существует мнение, что введение искусственного интерферона только мешает организму бороться с инфекцией собственными силами, поскольку, получая помощь извне, наше тело начинает лениться и не вырабатывает собственный интерферон. В результате иммунитет падает, а лечение требует все новых доз интерферона извне.
С другой стороны, если у ребенка острое течение болезни, сидеть и ожидать, «пока само пройдет», ни родители, ни врач ни в состоянии. Несмотря на побочные эффекты лекарств, их назначают, и кое-какие положительные результаты фиксируются.
К сожалению, полностью обезопасить своего ребенка от инфекции родители не в состоянии. Остается укреплять иммунитет, чтобы малыш перенес заболевание бессимптомно и выработал к нему антитела.
До новых встреч, друзья!