Mikroorganizmy chorobotwórcze od dawna rozprzestrzeniają się po wszystkich zakątkach planety w wyniku aktywnego ruchu ludzi. W rezultacie wirusy i bakterie, które kiedyś występowały naturalnie na niektórych obszarach, zyskały zdolność do funkcjonowania wszędzie. Jednym z nich jest wirus Epsteina-Barra (EBV). W ostatnim czasie było to typowe dla Afryki, dziś jednak może wyprzedzić każdego z nas ojczyzna. Dzieci nie są wyjątkiem. Wręcz przeciwnie, kruche ciało dziecka jest najbardziej podatne na działanie wirusa należącego do tej grupy

Zdjęcie: wirus Epsteina-Barra
Drogi zakażenia
Udowodniono, że wirus Epsteina-Barra jest jednym z najczęściej występujących na naszej planecie. Zakażenie nim występuje najczęściej w dzieciństwie i okresie dojrzewania. Jeśli dorośli zostaną zarażeni, nie da się uniknąć poważnych konsekwencji.
Zdjęcie: Rozprzestrzenianie się wirusa
Najczęściej wirus przenoszony jest podczas pocałunku, dlatego większość dzieci zaraża się od rodziców. Nie mniej łatwo jest zarazić się przedmiotami gospodarstwa domowego, zabawkami czy podczas transfuzji krwi.
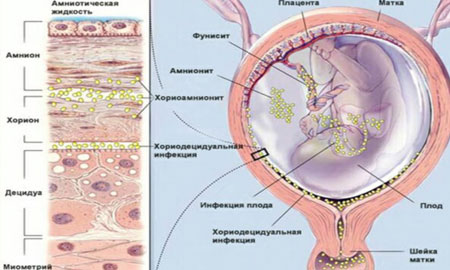
Zakażenie dziecka wirusem EBV może nastąpić już wcześniej łonie matki i dlatego stanowi oczywiste zagrożenie dla kobiet w ciąży.
Zdjęcie: Zakażenie płodu
Definicja inwazji
Nie ma możliwości natychmiastowego wykrycia infekcji, co wynika z bardzo długiego okresu utajenia wirusa EBV. Trwa od 1 do 2 miesięcy, czasami dłużej. W tym czasie wirus stopniowo gromadzi się w węzłach chłonnych i błonach śluzowych. I zaledwie kilka miesięcy po zakażeniu dziecko może po raz pierwszy odczuć pogorszenie stanu zdrowia.

Zdjęcie: Czuję się gorzej
Grupa ryzyka
Do osób najbardziej narażonych na zakażenie wirusem Epsteina-Barra należą: dzieci poniżej pierwszego roku życia. Wyjaśnia to ich stała obecność wśród dorosłych: rodziców, krewnych, lekarzy. Jednocześnie wirus, który dostał się do organizmu niemowląt, często nie daje się odczuć nawet po kilku miesiącach, to znaczy nie powoduje chorób.
U dzieci starszy wiek przedszkolny i szkolny u których ryzyko zakażenia jest nie mniejsze, wszystko dzieje się inaczej: wirus atakujący organizm powoduje poważne problemy. Z reguły infekcja powoduje chorobę zwaną. Dziś lekarze odnotowują coraz więcej epizodów tej choroby. Być może najbardziej prawdopodobną przyczyną rozczarowującej sytuacji jest niska odporność większości dzieci.
Ważne jest, aby zrozumieć, że wirus Epsteina-Barra nie zawsze jest mononukleozą zakaźną. Są też inne choroby, które powoduje: zespół chronicznego zmęczenia, chłoniak Burkitta, choroba Hodgkina, ogólnoustrojowe zapalenie wątroby i inne. Jednakże mononukleoza zakaźna nie zawsze jest wywoływana przez EBV. Czasami za jego rozwój odpowiedzialny jest wirus cytomegalii.
Nastolatki chorują na zakażenie wirusem Epsteina-Barra znacznie trudniej niż dzieci młodszy wiek. EBV pozostaje w organizmie, skoncentrowany w gruczołach ślinowych i węzłach chłonnych. Nawet po wyzdrowieniu dziecko stanowi zagrożenie dla innych, ponieważ działa jako nosiciel tak szkodliwego mikroorganizmu.
Zdjęcie: Wirus w węzłach chłonnych
Po ustąpieniu objawów klinicznych wirus może krążyć w organizmie dziecka przez długi czas, a czasami przez całe życie.
Objawy
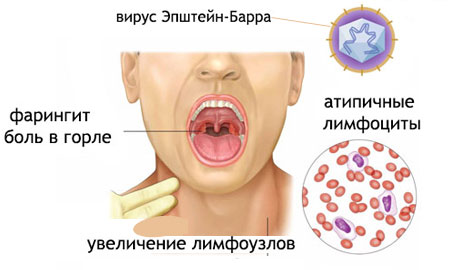
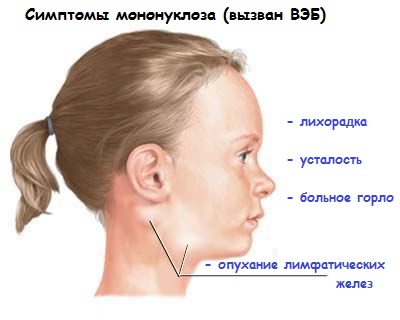
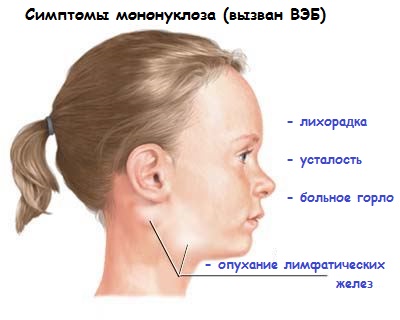
Objawy zakażenia wirusem EBV są różne, ale często są bardzo podobne do objawów przeziębienia lub grypy. Po dostaniu się do organizmu wirus szybko rozprzestrzenia się poprzez limfę i krew.. Po pierwsze, temperatura dziecka wzrasta. Może być nieznaczna - nieco powyżej 37 stopni. Często zdarzają się także przypadki ciężkiej gorączki (temperatura osiąga poziom krytyczny). Następuje zatrucie organizmu: pocenie się, dreszcze, ból głowy, letarg i apatia. Dziecko ma nieodłączny dyskomfort w gardle. Występuje również zatkanie nosa.
Zdjęcie: Objawy zapalenia gardła
Jedną z oczywistych oznak zakażenia dziecka wirusem Epsteina-Barra jest chrapanie podczas nocnego odpoczynku. W tym przypadku nie obserwuje się kataru.
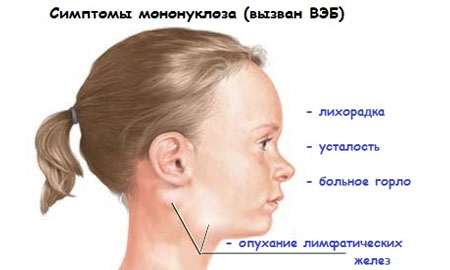
Wirus Epsteina-Barra wpływa na stan podżuchwowych i tylnych węzłów chłonnych szyjnych. Zauważalnie powiększają się. W niektórych przypadkach lekarz określa to poprzez badanie palpacyjne, w innych wszystko jest widoczne gołym okiem. Występuje również powiększenie śledziony i wątroby. Na ciele dziecka mogą pojawić się wysypki.
Po zakażeniu wirusem Epsteina-Barra dziecko staje się słabe. Cechuje go szybkie męczenie się nawet bez oczywistej przyczyny. Objawy takie mogą utrzymywać się nawet po wyzdrowieniu.

Zdjęcie: Po zakażeniu dziecko staje się słabe
Ostre zakażenie wirusem EBV często wpływa na układ nerwowy. Jest prawdopodobne, że rozwinie się zapalenie mózgu i rdzenia kręgowego lub zapalenie opon mózgowo-rdzeniowych.
Diagnostyka
Aby zidentyfikować wirusa Epsteina-Barra w organizmie dziecka, wymagana jest konsultacja z pediatrą i specjalistą chorób zakaźnych. Wymagane badanie krwi. Na zalecenie lekarza można zlecić badanie immunologiczne.

Zdjęcie: Badania immunologiczne
Epstein-Barr u dzieci: leczenie
Obecnie w trakcie określonego cyklu leczenia Infekcja wirusowa Epsteina-Barra nie opracowano. Lekarze skupiają swoje wysiłki na łagodzeniu stanu dziecka i zapobieganiu możliwym powikłaniom. Innymi słowy, ważne jest leczenie objawowe. W tym celu stosuje się:
- Leki kontrolujące wysoką gorączkę i łagodzące objawy infekcji (bóle ciała, ból gardła, ból głowy)
- Leki kortykosteroidowe łagodzące obrzęk migdałków i gardła

Zdjęcie: Środki ułatwiające oddychanie przez nos
Bardzo często, aby wyeliminować objawy właściwe EBV, środki homeopatyczne mający na celu normalizację wielkości węzłów chłonnych. Jednym z najskuteczniejszych jest Lymphomyosot.
W leczeniu EBV nie stosuje się antybiotyków ze względu na ich nieskuteczność. Ich zastosowanie jest uzasadnione jedynie w przypadku wtórnej infekcji bakteryjnej. Nie ma również sensu stosowanie leków przeciwwirusowych.. Niestety nie działają one destrukcyjnie na wirusa Epsteina-Barra.
Leczenie dziecka zakażonego wirusem EBV obejmuje picie wystarczającej ilości płynów i odpowiedni odpoczynek. Dziecko powinno być wolne od nadmiernego stresu psychicznego i fizycznego.

Zdjęcie: Picie wystarczającej ilości płynów
Czy jest sens stosowania tradycyjnych receptur medycyny?
Jest rzeczą oczywistą, że jeśli medycyna tradycyjna nie poradzi sobie z wirusem Epsteina-Barra, bezsilna będzie także medycyna alternatywna. Przepisy ze „skrzyni babci” pomogą jedynie złagodzić stan zakażonego dziecka. Przykładowo spożywanie produktów zawierających echinaceę i witaminę C to sposób na nabranie sił, a wywary z rumianku i nieśmiertelnika pomogą zminimalizować negatywny wpływ wirusa na wątrobę.
Nie podgrzewaj ani nie masuj węzłów chłonnych bez uprzedniej konsultacji z lekarzem!

Zdjęcie: Odwar z rumianku
Zapobieganie
Niestety nie opracowano szczepionki przeciwko wirusowi Epsteina-Barra, więc rodzice mogą uchronić swoje dziecko przed kłopotami, wyjaśniając mu w odpowiednim czasie zasady higieny osobistej i ćwiczeń.
Wirus Epsteina-Barra, odkryty w 1964 roku przez naukowców Michaela Epsteina i Yvonne Barr, należy do czwartego typu herpeswirusa - czyli jest „krewnym” wirusa cytomegalii i dobrze znanej opryszczki pospolitej. Udowodniono, że wirus Epsteina-Barra jest jednym z najpowszechniejszych wirusów ludzkich, a większość ludzi zostaje zarażona w dzieciństwie lub w okresie dojrzewania. Według ekspertów obecnie około 50% dorosłej populacji Ziemi jest zakażonych wirusem Epsteina-Barra. Niestety ten „popularny” wirus może powodować poważne problemy w organizmie. Co musisz wiedzieć, aby oprzeć się infekcji?
Tym, co sprawia, że wirus Epsteina-Barra jest szczególnie „brudny”, jest fakt, że pierwotna infekcja z reguły nie ma objawów klinicznych lub wygląda jak zwykłe przeziębienie. Kontakt z tym wirusem zwykle następuje podczas dzieciństwo. Podstępna infekcja może zostać przeniesiona na różne sposoby – drogą kropelkową, przez kontakt domowy, kontakt seksualny, a także poprzez transfuzję skażonej krwi lub z matki na dziecko. Ta ostatnia droga jest najbardziej typowa we wczesnych objawach zakażenia wirusem Epsteina-Barra.
W przypadku masywnej infekcji (szczególnie przy osłabionym układzie odpornościowym) u dziecka może rozwinąć się obraz kliniczny mononukleozy zakaźnej – choroby, która przez długi czas przypisywana była wyłącznie infekcjom dziecięcym! Gdy dziecko wyzdrowieje z mononukleozy zakaźnej, możliwe są następujące opcje „zachowania” wirusa Epsteina-Barra:
Jak objawia się infekcja wirusem Epsteina-Barra?
Lekarze dostrzegają szczególne niebezpieczeństwo wirusa Epsteina-Barra w nieprzewidywalności ciosu, jaki spowoduje. Tak więc na tle tej infekcji można wykryć przewlekłe procesy w nerkach, mięśniu sercowym i wątrobie, prawdopodobnie z obrazem klinicznym przewlekłej mononukleozy zakaźnej. Nie mniej prawdopodobne są długotrwała niska gorączka (tzw. „zgniła” temperatura około 37,5 ° C), częste choroby bakteryjne i grzybicze, uszkodzenia przewodu pokarmowego i centralnego system nerwowy.
Nie można wykluczyć nawet wystąpienia procesu onkologicznego w tkance limfatycznej (chłoniak Burkitta, rak żołądka, rak okrężnicy lub jelita cienkiego, leukoplakia błony śluzowej jamy ustnej i języka, rak nosogardła i tak dalej).
Ostatnio wirus Epsteina-Barra powiązano z pojawieniem się tzw. zespołu chronicznego zmęczenia. Istnieje również opinia, że odległym następstwem zakażenia może być wystąpienie zakażenia ogólnoustrojowego choroby autoimmunologiczne tkanki łącznej, takiej jak reumatoidalne zapalenie stawów, toczeń rumieniowaty układowy itp.
Skąd tak różnorodne wyniki ostrej infekcji wirusem Epsteina-Barra? Okazuje się, że ludzkie komórki krwi, czyli limfocyty B, mające chronić nas przed wrogimi mikroorganizmami, mają receptory dla wirusa Epsteina-Barra! Wirus namnaża się w komórce, pączkuje, a jednocześnie sama komórka limfocytu B nie może zostać zniszczona: służy jako „uniwersalna przepustka” do dowolnego zakątka ludzkiego ciała. W rezultacie dochodzi do długotrwałego, przewlekłego utrzymywania się wirusa w szpiku kostnym. W takim przypadku wirus może nie rozmnażać się w komórkach przez długi czas.
Wirus Epsteina-Barra i mononukleoza zakaźna
Mononukleoza zakaźna (synonimy - choroba Filatowa, monocytarne zapalenie migdałków, choroba Pfeiffera, gorączka gruczołowa) jest typowym objawem ostrej masywnej infekcji wirusem Epsteina-Barra. Najczęściej obserwowane w dzieciństwie, a zwłaszcza u młodzieży. Zakażenie z reguły następuje od chorego, który masowo uwalnia wirusa Epsteina-Barra do środowiska. Główną drogą zakażenia jest droga powietrzna. Najczęściej infekcja następuje przez ślinę (podczas używania wspólnych naczyń, podczas całowania). Ostra mononukleoza zakaźna charakteryzuje się gwałtownym początkiem w postaci gorączki, powiększonych i bolesnych węzłów chłonnych, zapalenia migdałków, powiększenia wątroby i śledziony. Ponadto mononukleozie (zarówno ostrej, jak i przewlekłej) prawie zawsze towarzyszy zapalenie wątroby, w tym postać żółtaczkowa.
Jednak w ostatnich latach przypadki ostrej mononukleozy zakaźnej stają się coraz rzadsze. Najczęściej choroba ta ma początkowo charakter przewlekły. Następnie objawia się to lekkim, długoterminowym wzrostem różne grupy węzły chłonne, ogólne osłabienie, zmęczenie, słaby sen, ból głowy, ból mięśni, niska gorączka, ból brzucha, biegunka, opryszczkowe wysypki na skórze i błonach śluzowych, zapalenie płuc.
Po przebyciu mononukleozy zakaźnej od kilku miesięcy do kilku lat można zaobserwować powiększenie różnych grup obwodowych węzłów chłonnych, a uwolnienie wirusa Epsteina-Barra do środowiska może trwać nawet do 1,5 roku. Ale po tym wszystkim jest dobra wiadomość: zarażenie się mononukleozą zakaźną nie jest łatwe. Wynika to z faktu, że większość ludzi zetknęła się wcześniej z jego patogenem i posiada przed nim ochronę immunologiczną, będąc nosicielami wirusa lub przewlekłą infekcją. W związku z tym ryzyko zarażenia mononukleozą zakaźną jest największe w grupach dziecięcych, gdzie mogą znajdować się dzieci, dla których kontakt z wirusem będzie pierwszym w życiu.
Jednocześnie ryzyko zakażenia wirusem Epsteina-Barra jest bardzo wysokie podczas transfuzji krwi i przenoszenia się z matki na dziecko przez łożysko.
Diagnostyka zakażenia wirusem Epsteina-Barra
Do zdiagnozowania wirusa Einsteina-Barra stosuje się laboratoryjne metody badawcze: ogólne badanie krwi, biochemiczne badanie krwi, immunogram, badania serologiczne.
Ogólne badanie krwi na mononukleozę zakaźną ujawnia niewielką leukocytozę i limfomonocytozę z atypowymi komórkami jednojądrzastymi w liczbie ponad 10% w morfologii krwi, małopłytkowość lub trombocytozę. Po przebyciu mononukleozy zakaźnej u dziecka przez długi czas (od 1-2 miesięcy do 1 roku) może wystąpić limfocytoza i atypowe komórki jednojądrzaste (do 10%). Jeśli liczba komórek jednojądrzastych zacznie wzrastać, wystąpi leukopenia i małopłytkowość, może to wskazywać na nawrót mononukleozy zakaźnej lub jej przejście do postaci przewlekłej.
W biochemicznym badaniu krwi obserwuje się wzrost wartości ALT, AST, fosfatazy alkalicznej i bilirubiny w mononukleozie zapalenia wątroby.
W immunogramie można również wykryć różnego rodzaju przesunięcia, wskazujące na napięcie przeciwwirusowego składnika odporności.
Jednak wszystkie te zmiany nie są specyficzne dla zakażenia wirusem Epsteina-Barra. Dlatego oprócz ogólnych metod badań klinicznych, w celu potwierdzenia zakażenia i określenia stopnia aktywności wirusa, konieczne jest wykonanie badania serologicznego (metoda ELISA) oraz diagnostyki DNA (metoda PCR).
Eksperci rozróżniają utajoną i aktywną („niestraszną” i „straszną”) infekcję wirusem Epsteina-Barra, a pomaga im w tym serologiczne badanie krwi. Zatem podczas ostrej infekcji wirusem Epsteina-Barra oraz w okresie zaostrzenia przewlekłej infekcji we krwi wykrywane są przeciwciała klasy IgM, a także wysoki poziom wczesnych przeciwciał klasy IgG przeciwko VCA, których poziom następnie maleje , Chociaż Poziom progowy trwa miesiącami. Jednak przeciwciała IgG przeciwko EBNA po „randce” z wirusem Epsteina-Barra pozostają we krwi przez całe życie, więc ich obecność nie może świadczyć o aktywności wirusa i konieczności leczenia.
W przypadku pozytywnego wyniku badań serologicznych, w celu wyjaśnienia stadium procesu chorobowego i jego aktywności, należy przeprowadzić diagnostykę DNA - badanie na obecność wirusowego DNA metodą PCR we krwi i/lub ślinie w celu określenia aktywności wirusa. Czasami tą metodą bada się materiał pobrany z węzłów chłonnych, wątroby i błony śluzowej jelit. Diagnostyka DNA pozwala na identyfikację zarówno zdrowych nosicieli wirusa Epsteina-Barra, jak i określenie ostrej infekcji lub zaostrzenia przewlekłej infekcji (aktywacja wirusa). Ale nawet w tym przypadku musimy pamiętać, że u 15–20% dzieci przewlekle zakażonych wirusem Epsteina-Barra może wystąpić wydalanie ze śliną w przypadku braku aktywacji wirusa.
Leczenie dzieci zakażonych wirusem Epsteina-Barra
Celem leczenia zakażenia wirusem Epsteina-Barra jest wyeliminowanie jego objawów klinicznych i przeniesienie aktywnej infekcji do postaci utajonej, w której nie jest ona niebezpieczna dla dziecka. Dlatego dzieci, u których nosicielowi wirusa Epsteina-Barra nie towarzyszą objawy kliniczne i zmiany w badaniach laboratoryjnych, nie podlegają leczeniu.
Niestety, obecnie nie ma wyraźnie skutecznej i niezawodnej metody leczenia etiotropowego mononukleozy zakaźnej i innych objawów zakażenia wirusem Epsteina-Barra. Ostra mononukleoza zakaźna i uogólnione uszkodzenie wirusem Epsteina-Barra są zwykle leczone w szpitalu chorób zakaźnych. Inne postacie można leczyć ambulatoryjnie.
Powiększenie obwodowych węzłów chłonnych u dziecka zakażonego wirusem Epsteina-Barra nie wymaga leczenia ani dodatkowych badań w ciągu 2-3 tygodni. Jeżeli utrzymuje się dłużej, należy zbadać dziecko pod kątem możliwej aktywacji przewlekłej infekcji wirusowej i w związku z tym rozpocząć leczenie.
Wirus Epsteina-Barra: rokowanie zależy od zapobiegania
Prognozy dotyczące przyszłego stanu zdrowia dziecka zakażonego wirusem Epsteina-Barra zależą od wielu czynników: stanu odporności, predyspozycji genetycznych, odżywiania, zabiegów chirurgicznych, unikania stresu, innych infekcji wirusowych i bakteryjnych itp.
Należy zrozumieć, że aktywacja wirusa Epsteina-Barra, który zakaża nawet 95% populacji, może nastąpić, gdy odpowiedź immunologiczna jest osłabiona, układ odpornościowy jest wyczerpany w wyniku infekcji bakteryjnych, grzybiczych i innych wirusów, z powodu szczepień, stresu, poważnych chorób, zaostrzeń procesów przewlekłych, zatrucia. Na przykład należy zachować szczególną ostrożność podczas rutynowego szczepienia dziecka chorego na mononukleozę zakaźną, ponieważ może to prowadzić do aktywacji wirusa. Więc nie zapomnij jeszcze raz przypomnij obserwującemu pediatrze, że Twoje dziecko jest „zaznajomione” z wirusem Epsteina-Barra!
Rodzice powinni również pamiętać, że nawet po skutecznym leczeniu wirusa Epsteina-Barra i jego przejściu do postaci nieaktywnej, dziecko powinno przebywać w łagodnych warunkach i regularnie monitorować lekarza, aby uniknąć możliwej aktywacji wirusa.
Wirus Epsteina-Barra występuje dość powszechnie u dzieci i młodzieży. Została odkryta w 1964 roku i uważana jest za potomka opryszczki. Naukowcy twierdzą, że zakażona jest około połowa dorosłej populacji świata. Eksperci udowodnili, że wirus EBV często powoduje poważne zaburzenia w organizmie dziecka. Infekcja ma szereg cech, z którymi należy się zapoznać, aby skutecznie ją wyleczyć.
Podstawowe objawy zakażenia wirusem nie różnią się od objawów normalnych przeziębienia. U dzieci infekcja przenoszona jest drogą kropelkową unoszącą się w powietrzu lub poprzez transfuzję krwi od matki zakażonej wirusem.
Przy słabej odporności w przypadku masywnej infekcji infekcja Epsteina-Barra czasami prowadzi do rozwoju mononukleozy zakaźnej. Po czym są obserwowane różne opcje jego przejawy:
- Czasami wirus zostaje usunięty, a pacjent wraca do zdrowia. Jednak taki wynik wydarzeń jest niezwykle rzadki.
- Brak jakichkolwiek oznak choroby. Tylko odpowiednia analiza może wykryć obecność infekcji. Zatem pacjent jest jego nosicielem.
- Przewlekłe infekcje w różnych objawach. Najbardziej wyraźne objawy wirusa Epsteina-Barra obserwuje się u małych dzieci.
Konsekwencje choroby u dzieci są niebezpieczne, podobnie jak nieprzewidywalność jej wyniku. Można zidentyfikować przewlekłe procesy w nerkach i wątrobie, podwyższoną temperaturę ciała przez długi czas, choroby grzybicze, problemy z ośrodkowym układem nerwowym i patologie żołądka. Zespół chronicznego zmęczenia jest powiązany z EBV.
 Niektóre choroby spowodowane niebezpiecznymi infekcjami:
Niektóre choroby spowodowane niebezpiecznymi infekcjami:
- limfogranulomatoza;
- choroby onkologiczne nosogardzieli, jelit i żołądka;
- chłoniaki;
- Niedobór odporności;
- zapalenie wątroby;
- opryszczka.
Eliminacja objawów chorobowych
Leczenie zakażonych polega na pozbyciu się aktywnej postaci choroby, niebezpiecznej dla zdrowia. Dzieciom, które są nosicielami wirusa bez żadnych objawów, nie przepisuje się leczenia.
Przepraszamy, nie znaleziono w tej chwili. efektywny sposób Terapia mononukleozy zakaźnej. W przypadku tej postaci choroby pacjent musi być leczony w specjalistycznym szpitalu. W przypadku wykrycia innych postaci zwykle przeprowadza się leczenie ambulatoryjne. W takim przypadku dzieciom przepisuje się specjalną dietę i odpoczynek.
Wirusowi Epsteina-Barra często towarzyszą powiększone węzły chłonne. Objawy takie nie wymagają leczenia przez kilka tygodni. Jeśli utrzymują się przez dłuższy czas, konieczne jest dodatkowe badanie w celu aktywacji infekcji wirusowej i ustalenie odpowiednich metod jej leczenia.
Korektę układu odpornościowego można przeprowadzić za pomocą niektórych immunomodulatorów (Likopid, Derinat), stymulantów biologicznych (Actovegin).
Leczenie może trwać kilka miesięcy i zależy od postaci i ciężkości choroby.
Dalszy stan zdrowia dzieci z chorobą Epsteina-Barra może być zdeterminowany szeregiem indywidualnych cech:
- stan układu odpornościowego;
- przeprowadzanie szczepień;
- prawidłowa dieta;
- obecność stresujących sytuacji;
- genetyczne predyspozycje;
- niektóre infekcje wirusowe.
Należy pamiętać, że nawet w przypadku nieaktywnej postaci choroby należy stworzyć odpowiednie, łagodne warunki dla dzieci, które przeszły wirusa Epsteina-Barra. Pacjenci tacy powinni znajdować się pod stałą kontrolą lekarską, aby uniknąć nawrotu infekcji i jej aktywacji.
Wirus Epsteina-Barra (w skrócie EBV) należy do rodziny gammaherpes i składa się z liniowego DNA o długości około 172 kb. na długość. Wirus Epsteina-Barra jest niezwykle powszechnym wirusem, który w pewnym momencie życia dotyka prawie wszystkich ludzi. W regionach o niskim standardzie życia do zakażenia dochodzi w dzieciństwie, w krajach rozwiniętych–we wczesnej młodości lub dojrzały wiek. Zatem w krajach nie bardzo dobre warunkiżycie i nieobecność nowoczesne metody Dzieci są narażone na kontakt z wirusem EBV w ciągu pierwszych kilku lat życia. W takim przypadku infekcja często pozostaje niezauważona, a ludzie stają się odporni na całe życie. Z kolei w krajach o wysokim standardzie życia i rozwiniętych nowoczesnych warunkach sanitarnych narażenie na EBV pojawia się w nieco starszym wieku (od 15 do 30 lat), a infekcja rozwija się w mononukleozę chorobową. W większości przypadków nie wiąże się to z poważnymi konsekwencjami poza krótką chorobą. Wirus EBV jest zwykle obecny w organizmie i pozostaje nieaktywny przez całe życie. Badania pokazują, że około 50% dzieci poniżej piątego roku życia ma EBV. Bardziej dojrzała kategoria osób jest w 95% zarażona tym wirusem.
Główną przyczyną rozprzestrzeniania się przewlekłych infekcji wirusowych jest negatywny wpływ środowiska (toksyny, stres, zła dieta, przeciążenia sensoryczne) i w efekcie zaburzeń metabolicznych, osłabienie układu odpornościowego.
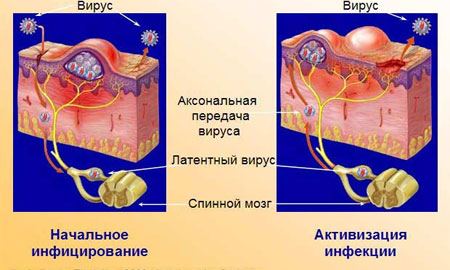
EBV występuje w ślinie żywiciela i jest przenoszony głównie poprzez bliski kontakt osobisty obejmujący wymianę śliny. Może zostać przeniesiony przez ślinę podczas pocałunku, dzielenia się przyborami kuchennymi lub picia z tej samej butelki. Dlatego mononukleozę, którą często wywołuje wirus Epsteina-Barra, powszechnie nazywa się „chorobą pocałunku”. Przenoszenie przez krew jest bardzo rzadkie.
U pacjentów z prawidłowym układem odpornościowym większość limfocytów zakażonych wirusem ulega zniszczeniu najszybciej. Jednakże pozostała liczba komórek B powoduje, że wirus utrzymuje się przez całe życie żywiciela. W związku z tym w wielu zdrowi ludzie bez objawów choroby może występować utajona postać wirusa. U niektórych osób, które wracają do zdrowia, wirus przechodzi w stan uśpienia i okresowo reaktywuje się w ślinie, która następnie staje się materiałem zakaźnym. Osoby te nazywane są bezobjawowymi nosicielami. Z tego powodu bardzo trudno jest zapobiec rozprzestrzenianiu się infekcji.
EBV u dzieci częściej przebiega niemal niezauważenie, a w okresie dojrzewania i dorosłości może mieć cięższy przebieg.
Grupy ryzyka
Główną grupą ryzyka zakażenia wirusem EBV są dzieci poniżej 1 roku życia, które są stale otoczone innymi dziećmi i dorosłymi. Zakażenie wirusem u dzieci do trzeciego roku życia najczęściej przebiega niezauważone, bezobjawowe, a na różne choroby wirusowe narażone są głównie dzieci i młodzież szkolna. U nastolatków i młodych dorosłych wirus Epsteina-Barra może powodować mononukleozę, która jest poważniejszą chorobą.
Objawy zakażenia wirusem Epsteina-Barra
Objawy zakażenia wirusem Epsteina-Barra mogą się znacznie różnić między sobą różni ludzie. Są niejasne i podobne do objawów przeziębienia lub grypy. Niektóre dzieci i dorośli mogą w ogóle nie doświadczyć żadnych zmian w swoim stanie fizjologicznym, ale mimo to rozprzestrzeniają infekcję.
Objawy obejmują:
- bóle;
- kaszel ;
- wysypka
W rzadkich przypadkach może wystąpić infekcja wirusem Epsteina-Barra lub mononukleoza prowadzić do poważnych, a nawet zagrażających życiu powikłań, takich jak zapalenie opon mózgowo-rdzeniowych, zapalenie wątroby, pęknięcie śledziony i szereg innych chorób.
Leczenie
Nie opracowano jeszcze specyficznego sposobu leczenia infekcji wirusowej Epsteina-Barra. Główne środki mają na celu złagodzenie objawów, aby dziecko czuło się wystarczająco komfortowo i oszczędzało siły do dalszego powrotu do zdrowia bez powikłań.
Leczenie zakażenia wirusem Epsteina-Barra obejmuje:
- stosowanie acetaminofenu lub ibuprofenu, które obniżają gorączkę i minimalizują inne objawy infekcji, takie jak ból głowy, ból gardła i bóle ciała;
- stosowanie leków kortykosteroidowych, które zmniejszają obrzęk migdałków i gardła występujący przy mononukleozie;
- dodatkowe spożycie płynów;
- odpowiedni odpoczynek i sen.
W przypadku infekcji wirusowej Epsteina-Barra nie przepisuje się antybiotyków, ponieważ są nieskuteczne. Jednakże antybiotyki mogą zostać przepisane, jeśli w organizmie rozwinie się wtórna infekcja bakteryjna będąca powikłaniem EBV, taka jak bakteryjne zapalenie migdałków. Dostępne obecnie leki przeciwwirusowe również nie mają wpływu na leczenie wirusa Epsteina-Barra.
[ ostrzeżenie ]Dzieci i młodzież zakażone wirusem Epsteina-Barra lub inną infekcją wirusową nie powinny stosować aspiryny ani leków zawierających jego ze względu na ryzyko rozwoju rzadkiej, ale zagrażającej życiu choroby zwanej zespołem Reye’a. Zespół Reye'a najczęściej dotyka dzieci i młodzież i wiąże się z przyjmowaniem aspiryny podczas chorób wirusowych, takich jak zakażenie wirusem EBV, przeziębienie lub grypa.[/ostrzeżenie]
Dodatkowe i niekonwencjonalne metody Zabiegi nie pomogą w walce z infekcją wirusem Epsteina-Barra, ale mogą pomóc zwiększyć komfort, sprzyjać odpoczynkowi i zachować siły podczas choroby. Zabiegi obejmują:
- Picie rosołu, które może pomóc złagodzić przekrwienie nosa i poprawić wchłanianie przydatne substancje co pomaga zachować siły
- spożywanie pokarmów zawierających witaminy C , echinacea i cynk.
Rzadko infekcja wirusowa Epsteina-Barra lub mononukleoza jelito prowadzić do poważnych, nawet zagrażających życiu powikłań. Aby zminimalizować ryzyko poważnych powikłań, należy postępować zgodnie z planem leczenia opracowanym przez lekarza specjalnie dla Twojego dziecka.
W większości przypadków objawy ustępują w ciągu kilku tygodni po przyjęciu dużej ilości płynów i odpowiednim odpoczynku. Jeśli objawy nie ustąpią, należy skonsultować się z lekarzem.
Zapobieganie
Obecnie nie ma szczepionki przeciwko wirusowi Epsteina-Barra, ale można spróbować chronić swoje dzieci, przestrzegając zasad profilaktyki. Należy uczyć dzieci częstego mycia rąk w ciągu dnia mydłem i ciepłą wodą przez co najmniej 15 sekund oraz nie dzielenia się z innymi napojami i sztućcami, nawet jeśli wydają się zdrowe.
Został odkryty w latach sześćdziesiątych ubiegłego wieku przez naukowca M.E. Epstein i jego asystent I. Barr podczas badań mikroskopowych komórek nowotworu złośliwego, który później stał się znany jako chłoniak Burkitta.
trasa transmisji
Zakażają się w dzieciństwie i okresie dojrzewania. Chociaż cechy jego rozmieszczenia bada się od 40 lat, nie są one w pełni poznane. Zakażenie następuje drogą aerozolową, przenoszoną drogą płciową, ale może także nastąpić poprzez kontakt z osobą zakażoną, mleko matki oraz drogą płciową (podczas seksu oralnego).
Zakażenie w dzieciństwie następuje poprzez zabawki, na których ślina nosiciela pozostaje w formie utajonej. Wśród dorosłych powszechne jest rozprzestrzenianie się niebezpiecznego wirusa poprzez całowanie ze śliną. Ta metoda jest uważana za bardzo powszechną i znaną.
Dokonując inwazji na gruczoły ślinowe, grasicę, komórki jamy ustnej i nosogardzieli, wirus Epsteina-Barra zaczyna infekować organizm ludzki. Wraz ze spadkiem odporności forma utajona może przekształcić się w formę otwartą, powodując szereg niebezpiecznych chorób.
Patogeneza
W patogenezie wyróżnia się 4 etapy:
Na pierwszym etapie przenika do jamy ustnej i nosogardła, przedostaje się do przewodów ślinowych i nosogardzieli, gdzie namnaża się, zakażając zdrowe komórki.
Na drugim etapie przedostaje się do węzłów chłonnych drogą limfatyczną, uszkadzając limfocyty B i komórki dendrytyczne, powodując ich lawinową proliferację, co prowadzi do obrzęku i powiększenia węzłów chłonnych.
Trzeci etap— dotknięty jest centralny układ nerwowy i tkanki limfatyczne, a także inne ważne narządy: serce, płuca itp.
Czwarty etap charakteryzuje się rozwojem swoistej odporności na wirusa, co daje następujący wynik:
- całkowite odzyskanie sił;
- lub infekcja staje się przewlekła.
Znane są dwie formy – typowa i nietypowa. Typowy ma wszystkie objawy charakterystyczne dla choroby, a nietypowy ma tylko 2-3 objawy (może nawet jeden). Te nietypowe identyfikuje się na podstawie danych z badań laboratoryjnych.
Jeśli chodzi o nasilenie, może ono być łagodne, średnio ciężkie i ciężkie. W ciężkich przypadkach temperatura ciała osiąga maksimum, stan gorączki utrzymuje się przez długi czas, węzły chłonne ulegają znacznemu powiększeniu, śledziona, a czasem i wątroba.
Zapalenie migdałka utrzymuje się przez długi czas, migdałki są silnie przekrwione, język jest pokryty, poziom leukocytów w ogólnym badaniu krwi jest wyższy niż normalnie.
Diagnostyka
Diagnozę przeprowadza się na podstawie skarg pacjentów, zgodnie z objawami objawy pierwotne oraz dane z laboratoryjnych badań krwi.
Ważne dla diagnozy są:
1. Wskaźniki ogólna analiza krew. Po wprowadzeniu wirusa B limfocyty ulegają zakażeniu i rozpoczyna się ich aktywna reprodukcja. Proces ten prowadzi do wzrostu ich stężenia we krwi. Takie komórki są naukowo nazywane „atypowymi komórkami jednojądrzastymi”.
U zakażonych osób liczba ESR, leukocytów i limfocytów jest wyższa niż normalnie. Liczba płytek krwi również wzrasta lub wręcz może się zmniejszyć, podobnie jak poziom hemoglobiny (obserwuje się niedokrwistość o charakterze hemolitycznym lub autoimmunologicznym). Po zbadaniu pod mikroskopem lekarze je identyfikują.
2. Aby dokładnie określić, czy jesteś zakażony wirusem, pobierana jest krew do badań w celu identyfikacji przeciwciała przeciwko antygenom. Kiedy antygeny dostają się do krwi, są rozpoznawane przez komórki układu odpornościowego.
3. Podczas wykonywania analizy biochemicznej krwi pobranej z żyły na czczo, w ostrej fazie wykrywane jest białko, podwyższony poziom bilirubiny wskazuje na chorobę wątroby.
ALT, AST, LDH to specjalne białka występujące w komórkach organizmu. Kiedy narząd jest uszkodzony, dostają się do krwi, a ich wzrost wskazuje na chorobę wątroby, trzustki lub serca.
4. Konsultacja wąskich specjalistów odbywa się z udziałem immunologa i laryngologa, onkologa i hematologa. Ostateczne wnioski wyciąga się na podstawie badań klinicznych obejmujących badanie krwi pod kątem krzepnięcia, zdjęcia rentgenowskie nosogardzieli i klatki piersiowej oraz badanie ultrasonograficzne narządów jamy brzusznej.
Wstępny objawy wirusa Epsteina Barra, wskazujące, że pacjent jest zakażony
Okres inkubacji ostrej postaci trwa około tygodnia po wprowadzeniu. U pacjenta zaczyna pojawiać się obraz podobny do ostrej choroby układu oddechowego.
Oto pierwsze objawy:
- temperatura wzrasta do poziomu krytycznego, pacjent drży;
- gardło boli, na opuchniętych migdałkach widać płytkę nazębną;
- przy badaniu palpacyjnym wyczuwalne jest powiększenie węzłów chłonnych pod szczęką, na szyi, w pachwinie i pod pachami.
Podczas badania krwi obserwuje się pojawienie się nietypowych komórek jednojądrzastych - młodych komórek podobnych do limfocytów i monocytów.
Osoba szybko się męczy, zmniejsza się apetyt i wydajność. Na tułowiu i ramionach może pojawić się wysypka grudkowa. Aktywność przewodu żołądkowo-jelitowego jest zakłócona. Pacjenci często odczuwają ból mięśni i stawów. Często cierpią na bezsenność i zespół chronicznego zmęczenia.
Choroby towarzyszące
 Bardzo niebezpieczna choroba co może powodować, uważa się za chorobę Filatowa lub nazywa się ją również mononukleozą zakaźną. Okres inkubacji tej choroby trwa zwykle około tygodnia, ale może trwać do 2 miesięcy.
Bardzo niebezpieczna choroba co może powodować, uważa się za chorobę Filatowa lub nazywa się ją również mononukleozą zakaźną. Okres inkubacji tej choroby trwa zwykle około tygodnia, ale może trwać do 2 miesięcy.
Na początku pacjent zaczyna odczuwać dreszcze i złe samopoczucie, bóle stawów i mięśni, puchnie gardło, szybko się męczy i źle śpi.
Temperatura ciała stopniowo wzrasta i osiąga poziom krytyczny - do 40 stopni, pacjent ma gorączkę. Głównym objawem infekcji wirusowej jest poliadenopatia, która pojawia się 5-6 dni po wystąpieniu objawów i charakteryzuje się powiększeniem wszystkich węzłów chłonnych. Stają się lekko bolesne podczas badania palpacyjnego.
Nudności i ból brzucha prowadzą do wymiotów. Skóra pozostaje niezmieniona, ale czasami obserwuje się opryszczkowe wysypki. Migdałki podniebienne ulegają zapaleniu, a z tylnej części gardła wydobywa się ropa. Oddychanie przez nos staje się trudne, czemu towarzyszy głos nosowy.
Później następuje powiększenie śledziony (zjawisko splenomegalii), która po 2-3 tygodniach wraca do normy. Towarzyszy pojawieniu się wysypki na ciele, grudek i plam, plamek różyczki, a także krwotoków.
Czasami występuje łagodna żółtaczka z ciemnieniem moczu.
Osoba, która przeszła mononukleozę zakaźną, nie będzie już chora, ale pozostanie nosicielem na całe życie. Wirus Epsteina Barra jest niebezpieczny ze względu na swoje powikłania: zapalenie opon mózgowo-rdzeniowych, surowicze zapalenie opon mózgowo-rdzeniowych, może też wystąpić zagrożenie zapaleniem mózgu i rdzenia.
U osób zakażonych wirusem Epsteina-Barra mogą rozwinąć się także inne choroby:
- limfogranulomatoza;
- ogólnoustrojowe zapalenie wątroby;
- chłoniak, w tym chłoniak Burkitta;
- nowotwory złośliwe nosogardzieli;
- nowotwory gruczołów ślinowych, układu żołądkowo-jelitowego;
- opryszczkowe zmiany narządów płciowych i skóry;
- owłosiona leukopenia; zespół chronicznego zmęczenia;
- stwardnienie rozsiane;
- zespół proliferacyjny, który rozwija się u osób z nabytym niedoborem odporności lub od urodzenia.
W miarę rozwoju infekcji liczba limfocytów B wzrasta tak bardzo, że zostaje zakłócone funkcjonowanie ważnych narządów wewnętrznych. Wiele dzieci z wrodzonym niedoborem odporności umiera z powodu tej choroby. Ci, którzy uciekli, cierpią na chłoniaka, anemię, agranulocytozę lub hipergammaglobulinemię.
Leczenie
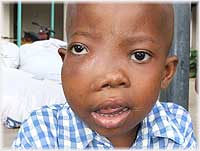 Chłopiec ma Epsteina Barrę
Chłopiec ma Epsteina Barrę Leczenie infekcji powinien prowadzić lekarz specjalizujący się w chorobach zakaźnych, a w przypadku wykrycia nowotworu w postaci nowotworów – onkolog. Pacjenci z ciężką mononukleozą zakaźną podlegają natychmiastowej hospitalizacji z zachowaniem odpowiedniej diety i odpoczynku w łóżku.
Aktywne leczenie rozpoczyna się od stosowania leków stymulujących fagocyty i komórki NK, tworząc przeciwwirusowy stan zdrowych komórek.
Udowodniono skuteczność następujących leków:
- preparaty interferonowe – alfa: acyklowir i arbidol, wiweron, waltreks i izoprynozyna;
- wstrzyknięcie domięśniowe roferonu i reaferonu –EC;
- dożylne podawanie immunoglobulin, takich jak pentaglobina i intraglobina, które również dają dobre wyniki;
- leki immunomodulujące: derinat, lycopid i leukinferon;
- stymulatory biologiczne (solcoseryl i actovegin).
Pomocniczą rolę w leczeniu odgrywa złożone przyjmowanie witamin i leków przeciwalergicznych, takich jak tavegil i suprastin.
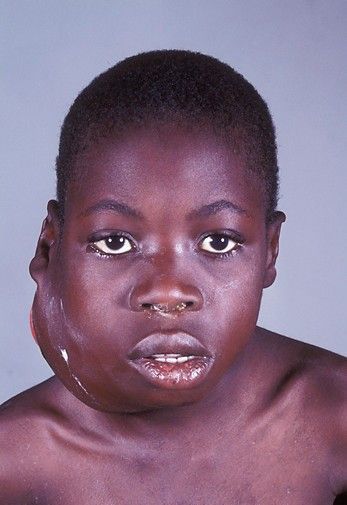
W przypadku wykrycia ropnego bólu gardła przepisywany jest cykl antybiotyków na tydzień lub 10 dni (cefazolina lub tetracyklina).
Gdy temperatura ciała wzrasta, przepisuje się przeciwgorączkowe tabletki paracetamolu, a na kaszel przepisuje się tabletki mucaltin lub libexin. Jeśli występują trudności z oddychaniem przez nos, pomocne mogą być krople naftyzyny.
Leczenie pacjentów można prowadzić w trybie ambulatoryjnym, przepisując interferon alfa pod systematycznym monitorowaniem laboratoryjnym. Po trzech-czterech miesiącach należy oddać krew do analizy biochemicznej w celu badania immunologicznego i diagnostyki PCR.
Leczenie może trwać od dwóch do trzech tygodni lub kilku miesięcy, w zależności od ciężkości i powikłań, a także ich rodzaju (ostre lub przewlekłe).
W przypadku wykrycia choroby należy zbadać ślinę pozostałych członków rodziny, aby uniknąć ponownego zakażenia.
Dlaczego Epstein Barr jest niebezpieczny?
 Na twarzy
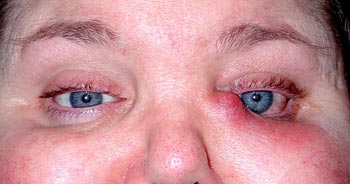
Na twarzy Stanowi poważne zagrożenie ze względu na powikłania. Już na samym początku choroby, w pierwszych tygodniach, może dojść do uszkodzenia ośrodkowego układu nerwowego. Często występuje zapalenie opon mózgowych, psychoza i porażenie połowicze.
Czasami wirus Epsteina Barra wywołuje autoimmunologiczną niedokrwistość hemolityczną. Ból brzucha promieniujący do lewego barku może wskazywać na pękniętą śledzionę. Przy silnym obrzęku migdałków czasami obserwuje się niedrożność górnych dróg oddechowych.
Wirus Epsteina Barra podczas ciąży może powodować wewnątrzmaciczne zakażenie płodu i prowadzić do patologii jego ważnych narządów i węzłów chłonnych.
Środki zapobiegawcze przeciwko wirusowi Epsteina Barra
Wirusa nie trzeba się bać, gdyż przed infekcją nie da się uniknąć. Dorośli mają już odporność, ponieważ po przebyciu choroby w dzieciństwie wytworzyły się u nich przeciwciała przeciwko wirusowi Epsteina-Barra.
Jeśli dziecko jest dobre układ odpornościowy, nie trzeba go nadmiernie chronić przed infekcją. Zaobserwowano: im szybciej dzieci zachorują na wirusa Epsteina Barra, tym słabszy będzie przebieg choroby. Może nawet tego nie poczują. A dzieci, które były chore, rozwiną odporność na całe życie.
Dla osób o słabej odporności opracowywana jest obecnie specjalna szczepionka chroniąca organizm przed zakażeniem tym wirusem.
Za najskuteczniejszą profilaktykę uważa się zwiększenie odporności wywołanej wirusem Epsteina Barra i wzmocnienie układu odpornościowego.
Oto obowiązkowe środki zapobiegawcze:
- Hartowanie jest zalecane od urodzenia. Dzieci należy stopniowo przyzwyczajać do kąpieli w ciepłej wodzie o temperaturze ciała i chodzenia na świeżym powietrzu, a w hartowaniu pomoże także używanie zimnej wody do oblewania przez całe życie.
- Utrzymywanie zdrowy wizerunekżycie, kompetentnie, naukowo poprawnie, musisz stworzyć zbilansowaną dietę, wprowadzając świeże warzywa i owoce. Zawarte w nich witaminy i mikroelementy, specjalne multiwitaminy, powinny wspierać organizm na wysokim poziomie.
- Unikaj wszelkich chorób somatycznych, które osłabiają układ odpornościowy.
- Stres psychiczny i fizyczny również negatywnie wpływa na kondycję organizmu i obniża odporność.
- Musimy żyć zgodnie z mottem „ruch to życie”, spędzać dużo czasu na świeżym powietrzu przy każdej pogodzie, uprawiać możliwe sporty: zimą jeździć na nartach, latem pływać.
Kto powiedział, że leczenie opryszczki jest trudne?
- Czy cierpisz na swędzenie i pieczenie w obszarach, w których występuje wysypka?
- Widok pęcherzy wcale nie dodaje pewności siebie...
- I jest to w jakiś sposób krępujące, zwłaszcza jeśli cierpisz na opryszczkę narządów płciowych...
- A z jakiegoś powodu maści i leki zalecane przez lekarzy nie są w Twoim przypadku skuteczne...
- Poza tym ciągłe nawroty stały się już częścią Twojego życia...
- A teraz jesteś gotowy, aby skorzystać z każdej okazji, która pomoże Ci pozbyć się opryszczki!
Skuteczny środek z opryszczką istnieje. i dowiedz się, jak Elena Makarenko wyleczyła się z opryszczki narządów płciowych w 3 dni!



