เลือดมนุษย์ประกอบด้วยสารต่างๆ และทำหน้าที่สำคัญในร่างกาย ด้วยความช่วยเหลือของระบบไหลเวียนโลหิตเซลล์จะอิ่มตัวด้วยออกซิเจนและสารอาหารต่างๆ เมื่อปริมาณเลือดลดลง ถือเป็นภัยคุกคามต่อชีวิตมนุษย์อย่างแท้จริง จึงไม่น่าแปลกใจที่เมื่อมีการพัฒนาด้านยานักวิทยาศาสตร์เริ่มสงสัยเกี่ยวกับกระบวนการถ่ายเลือดจาก คนที่มีสุขภาพดีให้กับผู้ป่วย เมื่อเวลาผ่านไปปัญหาความเข้ากันได้ของกลุ่มก็เกิดขึ้น: กรุ๊ปเลือดไหนที่เหมาะกับทุกคน?
แบ่งออกเป็นกลุ่มเลือด
ระบบการถ่ายเลือดหรือการถ่ายเลือดได้รับการทดสอบครั้งแรกเมื่อปลายศตวรรษที่ 17 มีการทดลองกับสัตว์เป็นครั้งแรก และหลังจากได้ผลสำเร็จ ระบบก็ได้รับการทดสอบกับมนุษย์การทดลองครั้งแรกก็ประสบความสำเร็จเช่นกัน อย่างไรก็ตาม กระบวนการหลายอย่างสิ้นสุดลงไม่สำเร็จ และความจริงข้อนี้หลอกหลอนนักวิทยาศาสตร์ในยุคนั้น ผู้เชี่ยวชาญชั้นนำหลายคนในสาขาการแพทย์ได้ศึกษาระบบการถ่ายเลือดและองค์ประกอบของเลือด นักวิทยาศาสตร์ชาวออสเตรีย K. Landsteiner ประสบความสำเร็จในการศึกษาในปี 1900
ต้องขอบคุณนักภูมิคุ้มกันวิทยาคนนี้ที่ทำให้ค้นพบเลือดหลักสามประเภท แผนภูมิความเข้ากันได้ฉบับแรกและคำแนะนำสำหรับการถ่ายเลือดก็ถูกจัดทำขึ้นด้วย ต่อมาไม่นานก็มีการค้นพบและอธิบายกลุ่มที่สี่ เค. ลันด์สไตเนอร์ไม่ได้หยุดการวิจัยของเขาที่นั่น และในปี 1940 เขาได้ค้นพบการมีอยู่ของปัจจัย Rh ดังนั้นความไม่ลงรอยกันที่อาจเกิดขึ้นระหว่างผู้บริจาคและผู้รับจึงลดลง
จำเป็นต้องถ่ายเลือดเมื่อใด?
สถานการณ์ที่บุคคลอาจจำเป็นต้องได้รับการถ่ายเลือดสามารถเกิดขึ้นได้ทุกเมื่อ ดังนั้นจึงเป็นเรื่องสำคัญมากที่จะต้องทราบกรุ๊ปเลือดและปัจจัย Rh ของคุณ ข้อมูลนี้จะต้องรวมอยู่ในเวชระเบียนส่วนบุคคล แต่สถานการณ์ที่ไม่คาดฝันอาจทำให้คุณประหลาดใจ จากนั้นผู้ป่วยจะต้องให้ข้อมูลทั้งหมดเกี่ยวกับตัวเขาแก่แพทย์
ส่วนประกอบทางชีววิทยาใดที่ใช้สำหรับการถ่ายเลือด:
| ส่วนประกอบ | แอปพลิเคชัน |
|---|---|
| มวลเม็ดเลือดแดง | ใช้เมื่อเสียเลือดตั้งแต่ 30% ขึ้นไปของทั้งหมด สาเหตุของภาวะนี้อาจแตกต่างกัน: ภาวะแทรกซ้อนระหว่างการผ่าตัด การบาดเจ็บสาหัส อุบัติเหตุทางรถยนต์ การสูญเสียเลือดระหว่างคลอดบุตร ฯลฯ |
| มวลเม็ดเลือดขาว | การบริจาคจะใช้เมื่อมีเม็ดเลือดขาวลดลงอย่างมีนัยสำคัญอันเป็นผลมาจากจำนวนเม็ดเลือดขาวลดลงหลังทำเคมีบำบัดหรือการเจ็บป่วยจากรังสี ฯลฯ |
| มวลเกล็ดเลือด | การปลูกถ่ายวัสดุชีวภาพจะดำเนินการสำหรับโรคที่ทำให้เกิดการเบี่ยงเบนในการทำงานของเม็ดเลือด |
| แช่แข็ง | ใช้รักษาผู้ป่วยโรคตับรวมทั้งเลือดออกมาก |
ก่อนที่จะเตรียมการรักษาพยาบาลที่สำคัญ จำเป็นต้องมีการตรวจสุขภาพขั้นพื้นฐานของผู้ป่วยก่อน
เมื่อเข้ารับการรักษาแบบผู้ป่วยใน ก่อนการผ่าตัด เมื่อลงทะเบียนสตรีมีครรภ์ ฯลฯ ในกรณีที่มีภาวะแทรกซ้อนที่ไม่คาดคิดจำเป็นต้องตรวจสอบกรุ๊ปเลือด
ในการบริจาควัสดุชีวภาพและเป็นผู้บริจาค คุณต้องติดต่อสถาบันทางการแพทย์แห่งใดแห่งหนึ่ง ประชาชนที่มีสุขภาพแข็งแรงอายุ 18-60 ปี และมีน้ำหนักมากกว่า 50 กิโลกรัม สามารถบริจาคได้ ผู้บริจาคจะต้องมีสุขภาพร่างกายแข็งแรง ปราศจากโรคภัยไข้เจ็บและความผิดปกติใดๆ จะต้องผ่านไปอย่างน้อยสองสัปดาห์หลังจากรับประทานยาครั้งสุดท้าย คุณควรแจ้งให้แพทย์ทราบเกี่ยวกับการติดเชื้อในอดีตและยาที่คุณกำลังรับประทาน
ความเข้ากันได้ตามกลุ่มและปัจจัย Rh
กระบวนการใช้เลือดในการถ่ายเลือดมีความซับซ้อนเนื่องจากผู้บริจาคและผู้รับต้องเข้ากันได้ ด้วยผลการวิจัยทางวิทยาศาสตร์ที่สั่งสมมานานหลายปี ปัจจุบันแพทย์ทั่วโลกจึงมีข้อมูลที่ครอบคลุมเกี่ยวกับวิธีช่วยชีวิตผู้คนผ่านการถ่ายเลือด
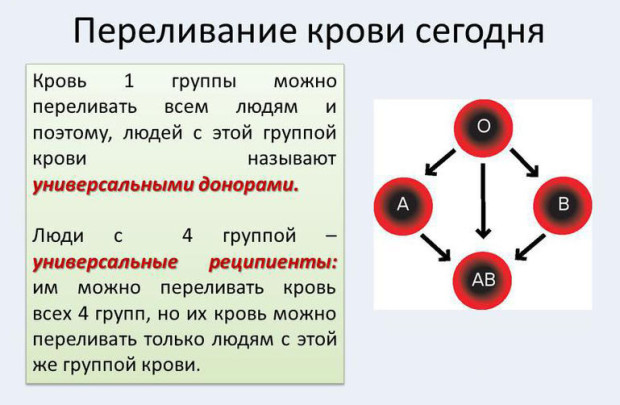
กรุ๊ปเลือดใดที่สามารถใช้ในการถ่ายเลือดให้กับทุกคนได้:
- วัสดุชีวภาพจากผู้บริจาคกลุ่มแรก (O หรือ I) สามารถถ่ายโอนให้กับทุกคนได้ วัสดุนี้ไม่มีเซลล์แอนติเจนซึ่งมีลักษณะทางพันธุกรรมพิเศษประเภท A และ B ความเก่งกาจของวัสดุทางชีวภาพช่วยให้สถาบันทางการแพทย์สามารถตุนไว้ในกรณีฉุกเฉินได้
- เลือดของกลุ่มที่ 2 (A หรือ II) ซึ่งเหมาะเป็นผู้บริจาค 2 กลุ่มพร้อมกัน ประกอบด้วยแอนติบอดี 2 ชนิด (A และ B)
- ประเภทที่สามหรือประเภท B (III) เข้ากันได้กับผู้รับของกลุ่มที่สามและสี่
- วัสดุชีวภาพจากผู้บริจาคกลุ่มที่สี่ (AB หรือ IV) หายากมากและมีแอนติบอดี A และ B สองประเภท วัสดุนี้ใช้สำหรับการถ่ายเลือดให้กับผู้ป่วยที่มีกลุ่ม 4 เท่านั้น
เป็นเวลานานที่นักวิทยาศาสตร์ในศตวรรษที่ผ่านมาหมกมุ่นอยู่กับการค้นหาผู้บริจาคที่เป็นสากลซึ่งเป็นบุคคลที่มีวัสดุทางชีวภาพที่สามารถนำไปใช้ในการถ่ายเลือดไปยังผู้รับคนใดก็ได้
ความต้องการดังกล่าวอาจเกิดขึ้นในสถานการณ์ฉุกเฉิน เช่น ในสนามรบหรือในขณะที่ให้ความช่วยเหลือผู้บาดเจ็บจากอุบัติเหตุ
วิธีการเลือกวัสดุทางชีวภาพสำหรับการถ่ายเลือดให้กับคนกลุ่มต่างๆ ศึกษาปฏิกิริยาของผู้รับต่อวัสดุที่ถูกถ่าย
- ตัวแทนประเภทแรก (O หรือ I) เหมาะสมกับวัสดุชีวภาพประเภทเดียวกันกับของพวกเขาเท่านั้น
- ผู้ที่มีกลุ่มที่สอง (A หรือ II) สามารถฉีดสารชีวภาพของกลุ่มที่หนึ่งและกลุ่มที่สองได้
- สำหรับบุคคลในกลุ่มที่สาม (B หรือ III) เลือดจากผู้บริจาคที่มีรายที่หนึ่งหรือสามเหมาะสม
- ผู้รับกรุ๊ปเลือดสากล หมวดที่ 4 (AB หรือ IV) เหมาะสำหรับผู้บริจาคทุกประเภท
แม้ว่าข้อสรุปของนักวิทยาศาสตร์จะมีรากฐานที่ดี แต่กลุ่มสากลกลุ่มแรกก็ไม่ได้ให้ผลลัพธ์ที่เป็นบวกเสมอไปเมื่อถูกถ่าย มีหลายกรณีที่เกิดการเกาะติดกันแม้จะมีตัวบ่งชี้ที่เข้ากันได้ก็ตาม การวิจัยเกี่ยวกับความเข้ากันได้ของผู้บริจาคและผู้รับยังคงดำเนินอยู่และได้รับการปรับปรุง
สำหรับผู้รับที่มี RH- (ปัจจัย Rh ลบ) ไม่สามารถใช้ผู้บริจาคที่มี RH+ ในการถ่ายเลือดได้ ( ปัจจัย Rh บวก- การไม่ปฏิบัติตามข้อกำหนดนี้อาจส่งผลให้เกิดการละเมิดร้ายแรงซึ่งอาจถึงแก่ชีวิตได้ การพิจารณาความเข้ากันได้ของวัสดุชีวภาพเป็นกระบวนการที่ซับซ้อนซึ่งข้อผิดพลาดเป็นสิ่งที่ยอมรับไม่ได้
ในทางการแพทย์ มีหลายกรณีที่ผู้ป่วยสูญเสียเลือดในปริมาณวิกฤต (มากกว่า 30% ของปริมาตรทั้งหมด) และอาจจำเป็นต้องถ่ายเลือดจากผู้บริจาค
ขั้นตอนนี้ดำเนินการโดยคำนึงถึงกลุ่มบัญชีและความเข้ากันได้ของปัจจัย Rh การไม่ปฏิบัติตามเงื่อนไขนี้จะนำไปสู่การเกาะติดกัน (การเกาะตัวของเม็ดเลือดแดง) ส่งผลให้ผู้รับตกอยู่ในภาวะช็อกซึ่งอาจถึงแก่ชีวิตได้
ระบบเอบี0
กลุ่มนี้ถูกกำหนดตามรูปแบบทั่วไปซึ่งระบุชุดของ agglutinogens (แอนติเจน) ที่อยู่บนพื้นผิวของเซลล์เม็ดเลือดแดง เมื่อแอนติเจนจากต่างประเทศเข้าสู่ร่างกาย ระบบภูมิคุ้มกันจะเริ่มผลิตแอนติบอดีชนิดพิเศษ ขึ้นอยู่กับการมีหรือไม่มีโปรตีนเหล่านี้ การจำแนกกลุ่มเลือดจะขึ้นอยู่กับ - AB0.
การค้นพบปรากฏการณ์การเกาะติดกันทำให้สามารถลดอุบัติการณ์การเสียชีวิตอันเป็นผลมาจากการถ่ายเลือดได้อย่างมาก บุคคลที่ต้องการถ่ายเลือด (ผู้รับ) โดยการรับกลุ่มที่ตนเองเป็นพาหะย่อมหลีกเลี่ยงความตาย
ความเข้ากันได้ของกลุ่มเลือด
ในเวลาเดียวกันนักวิทยาศาสตร์ค้นพบว่ามีกลุ่มเลือดกลุ่มหนึ่งซึ่งเจ้าของถือได้ว่าเป็นผู้บริจาคสากล ไม่มีสารกลุ่มเกาะกลูติโนเจนที่สามารถส่งเสริมการแข็งตัวของเลือด ดังนั้น ตามทฤษฎีแล้วจึงสามารถให้ผู้ป่วยคนใดก็ได้ ถูกกำหนดให้เป็นตัวแรก (I) หรือ (0)
อย่างไรก็ตามบุคคลที่มีกรุ๊ปเลือดดังกล่าวถือเป็นผู้รับที่ "ไม่ดี" เนื่องจากมีแอนติบอดีที่ทำให้การถ่ายเลือดจากผู้บริจาคที่มีกลุ่มแตกต่างจากที่เป็นไปไม่ได้
ผู้ที่มีกรุ๊ปเลือดแรกถือเป็นกลุ่มประชากรที่ใหญ่ที่สุดในโลก - ประมาณ 50%
เรามาแสดงรายการความเข้ากันได้สำหรับกลุ่มที่เหลือ:
- ตัวที่สอง (II) หรือ (A) มี agglutinogen A ด้วยเหตุนี้จึงสามารถถ่ายโอนไปยังผู้ที่มีได้ - เหล่านี้เป็นเจ้าของ II (A) และ IV (AB)
- ที่สาม (III) หรือ (B) เหมาะสำหรับผู้ที่มี agglutinogen B - III (B) และ IV (AB)
- สิ่งที่สี่ (IV) สามารถถ่ายโอนไปยังคนที่มีอันเดียวกันเท่านั้น - เนื่องจากมีทั้งแอนติเจน A และ B ด้วยเหตุผลเดียวกันบุคคลในกลุ่มนี้จึงเป็นผู้รับในอุดมคตินั่นคือเขาสามารถรับเลือดจากอะไรก็ได้ ผู้บริจาค

การกำหนดหมู่เลือด
กระบวนการนี้เกิดขึ้นในห้องปฏิบัติการและประกอบด้วยการพิจารณาว่ามีหรือไม่มีการเกาะติดกันของเซลล์เม็ดเลือดแดง เลือดสองสามหยดจะถูกเติมลงในซีรั่มที่มีแอนติบอดีα, β, α และβ จากนั้นประเมินปฏิกิริยาของการเกาะเป็นก้อนของเซลล์เม็ดเลือดแดง:
- หากไม่มีปฏิกิริยาใด ๆ นี่คือกลุ่ม I (0);
- หากมีการรวมตัวกันเป็นก้อนในซีรั่มที่มี α และ α+β, – II (A);
- หากสังเกตการเกาะติดกันในซีรั่มที่มีแอนติบอดี β และ α+β, – III (B);
- เซลล์เม็ดเลือดแดงติดกันในทั้งสามซีรั่ม - นี่คือ IV (AB)
ความเข้ากันได้ของปัจจัย Rh
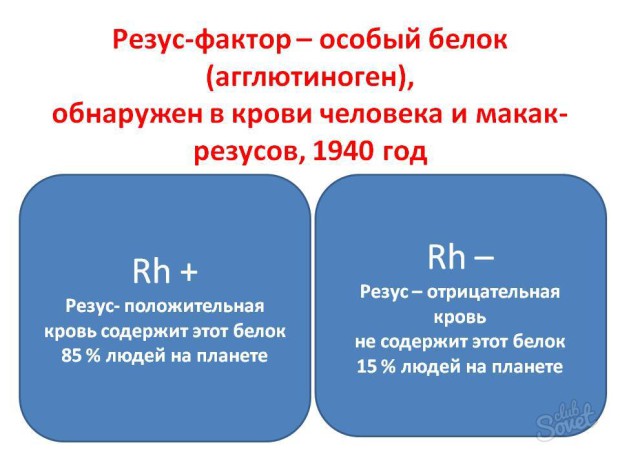
นอกจากนี้ยังมีการแบ่งตามปัจจัย Rh (RH) (เรียกว่า D แอนติเจน) หากอยู่บนพื้นผิวของเม็ดเลือดแดง พวกเขาบอกว่าบุคคลนั้นมี Rh บวก (RH+) และประมาณ 85% ของประชากรโลกเป็นเจ้าของ เมื่อไม่มีแอนติเจน บุคคลนั้นจะเป็นพาหะ จำพวกลบ(RH-) และประชากรที่เหลืออีก 15% เป็นพาหะของมัน
หากบุคคลมี RH- ห้ามใช้การถ่ายเลือดด้วย RH+ มิฉะนั้นจะเกิดความขัดแย้งขึ้นซึ่งอาจนำไปสู่การช็อกหลังการถ่ายเลือดและส่งผลร้ายแรง ในเวลาเดียวกัน ปัจจัย Rh ลบไม่ก่อให้เกิดอันตรายใดๆ ต่อผู้รับผลบวก RH ดังนั้นหมู่ I (0) ที่มี RH- จึงเป็นหมู่สากล
อย่างไรก็ตาม ในทางการแพทย์สมัยใหม่ เป็นเรื่องปกติที่จะต้องใช้เลือดที่ตรงกับกลุ่มและ Rh ในการถ่ายเลือดเพื่อหลีกเลี่ยงภาวะแทรกซ้อน กลุ่มแรกใช้เฉพาะในกรณีร้ายแรงเท่านั้นเมื่อการขาดการถ่ายเลือดจะทำให้ผู้ป่วยเสียชีวิต เช่นเดียวกับ RH - ในสถานการณ์ฉุกเฉิน อนุญาตให้ถ่ายเลือดจากผู้บริจาค Rh ลบได้
การกำหนดความเข้ากันได้
ก่อนการถ่ายเลือด จะทำการทดสอบเพื่อตรวจสอบความเข้ากันได้ของกลุ่มและจำพวก:
- ซีรั่มเลือดของผู้รับผสมกับเลือดผู้บริจาคหนึ่งหยด หลังจากผ่านไป 5 นาที ประเมินว่ามีหรือไม่มีสารเกาะติดกัน หากขาดไปก็สามารถใช้เลือดดังกล่าวได้
- ปัจจัย Rh ถูกกำหนดในลักษณะเดียวกัน แต่จะมีการเติมสารเคมีเมื่อมีปฏิกิริยาเกิดขึ้น การประเมินยังดำเนินการโดยมีหรือไม่มีเซลล์เม็ดเลือดแดงจับตัวเป็นก้อน
เนื่องจากมีระบบกลุ่มทุติยภูมิอื่นๆ อยู่แล้ว ความเสี่ยงของภาวะแทรกซ้อนจากการถ่ายเลือดจึงยังคงอยู่ เพื่อลดปัญหาเหล่านี้ให้เหลือน้อยที่สุดให้ทำการทดสอบทางชีววิทยา ผู้รับจะได้รับเลือดจากผู้บริจาค 10–15 มิลลิลิตร หลังจากนั้นผู้ป่วยจะได้รับการตรวจติดตาม ขั้นตอนนี้ดำเนินการสามครั้ง หากบุคคลเริ่มมีอาการปวดหลังส่วนล่าง อัตราการเต้นของหัวใจเพิ่มขึ้น หายใจลำบาก หรือมีไข้ จะไม่มีการถ่ายเลือด
ทำไมต้องรู้กรุ๊ปเลือดของคุณ
นี่เป็นสิ่งสำคัญด้วยเหตุผลหลายประการ:
- ในกรณี สถานการณ์ฉุกเฉินเมื่อจำเป็นต้องมีการถ่ายเลือด และการกำหนดกลุ่ม ณ ที่เกิดเหตุเป็นเรื่องยาก
- ในกรณีเดียวกันกับที่บุคคลกระทำการเป็นผู้บริจาค
- ในระหว่างตั้งครรภ์เมื่ออาจมีความขัดแย้งในกลุ่มหรือจำพวกของมารดาและทารกในครรภ์ซึ่งคุกคามการแท้งบุตรการคลอดบุตร โรคเม็ดเลือดแดงแตกทารกแรกเกิด
การถ่ายเลือดฉุกเฉินไม่ได้ยกเลิกการทดสอบความเข้ากันได้ระหว่างซีรั่มของผู้รับกับเลือดของผู้บริจาค ตามที่อธิบายไว้ข้างต้น
โดยสรุปเป็นที่น่าสังเกตว่าการรู้คำตอบสำหรับคำถามว่ากลุ่มใดเหมาะสำหรับทุกคนมีความสำคัญในทางปฏิบัติในทางการแพทย์ - ในกรณีของการถ่ายเลือดฉุกเฉิน ซึ่งรวมถึงกลุ่มแรกหรือตามระบบ AB0 - กรุ๊ปเลือดเป็นศูนย์ ข้อกำหนดเบื้องต้นยังต้องเป็นปัจจัย Rh ลบ ซึ่งเมื่อถูกถ่ายจะไม่ทำให้เซลล์เม็ดเลือดแดงเกาะติดกันในเลือดของผู้ที่มีปัจจัย Rh บวก
ในกรณีของขั้นตอนที่วางแผนไว้ จะต้องเป็นไปตามเงื่อนไขของกลุ่มเลือดและความเข้ากันได้ของ Rh ตามระเบียบการทางการแพทย์ การทดสอบในห้องปฏิบัติการจะดำเนินการเสมอเพื่อลดความเสี่ยงของภาวะแทรกซ้อน
สำหรับโรคบางชนิดและการสูญเสียเลือดจำนวนมาก จะมีการถ่ายเลือด คุณไม่สามารถรับการถ่ายเลือดจากใครก็ได้ เลือดของแต่ละคนอาจไม่เข้ากันเช่น เซลล์เม็ดเลือดแดงของผู้บริจาค (ผู้ให้เลือด) จะติดอยู่กับพลาสมาของผู้รับ (ผู้ให้เลือด) ซึ่งทำให้ร่างกายเสียชีวิตได้ การยึดเกาะของเซลล์เม็ดเลือดแดง (การเกาะติดกัน) เกิดขึ้นหากเซลล์เม็ดเลือดแดงของผู้บริจาคมีสารที่ติดกาว - agglutinogen และพลาสมาในเลือดของผู้รับมีสารที่ติดกาว - agglutinin
ในเลือดของมนุษย์ มีแอกกลูติโนเจนสองตัวในเม็ดเลือดแดงคือ A และ B และในพลาสมาจะมีแอกกลูตินินสองตัว และ Agglutinogen A และ agglutinin , agglutinogen B และ agglutinin ไม่เคยพบในเลือดมนุษย์ในเวลาเดียวกัน ตามความเข้ากันได้ของเลือด ขึ้นอยู่กับคุณสมบัติทางภูมิคุ้มกันซึ่งค้นพบโดย Ya. Jansky ในปี 1907 ทุกคนจะถูกแบ่งออกเป็น 4 กลุ่ม
|
การกำหนดหมู่เลือด |
Agglutinogens ในเม็ดเลือดแดง |
แอกกลูตินินในพลาสมา |
|
|
ดิจิตอล |
ตัวอักษร | ||
กลุ่มแรก (I, 0) - พลาสมาประกอบด้วย agglutinins และ แต่เม็ดเลือดแดงไม่มี agglutinogens
กลุ่มที่สอง (II, A) - พลาสมาประกอบด้วย agglutinin และเม็ดเลือดแดงประกอบด้วย agglutinogen A
กลุ่มที่สาม (III, B) - พลาสมาประกอบด้วย agglutinin และเม็ดเลือดแดงประกอบด้วย agglutinogen B
กลุ่มที่สี่ (IV, AB) - พลาสมาไม่มี agglutinins แต่เม็ดเลือดแดงมี agglutinogens A และ B
ประมาณ 40% ของคนมีหมู่เลือดที่หนึ่งและ 40% ที่สอง 15% มีหมู่เลือดที่สาม และ 5% มีหมู่เลือดที่สี่ เมื่อทำการถ่ายเลือด สิ่งสำคัญคือต้องแน่ใจว่าเซลล์เม็ดเลือดแดงของเลือดที่ฉีดจะไม่เกาะติดกันกับเลือดของผู้ที่ได้รับเลือด เซลล์เม็ดเลือดแดงของผู้รับจะไม่ได้รับอันตรายดังกล่าว เนื่องจากพลาสมาในเลือดของผู้บริจาคที่ถูกถ่ายจะถูกเจือจางหลายครั้งด้วยเลือดของผู้รับ และ agglutinins ที่มีอยู่ในนั้นจะถูกทำให้เป็นกลาง ขึ้นอยู่กับความเข้ากันได้ของกลุ่มเลือด กฎการถ่ายเลือดสามารถแสดงเป็นแผนผังได้
ฉัน<>IV<>IV
ผู้ที่มีกรุ๊ปเลือด ฉันสามารถรับได้เฉพาะกรุ๊ปเลือด I เท่านั้น การถ่ายเลือด เลือดกรุ๊ป I สามารถถ่ายให้กับบุคคลที่มีหมู่เลือดใดก็ได้ บุคคลกลุ่มที่ 4 สามารถรับการถ่ายเลือดจากทั้ง 4 กลุ่มได้ เลือดกลุ่ม IV สามารถถ่ายให้กับบุคคลที่มีกลุ่ม IV เท่านั้น บุคคลที่มีหมู่เลือด II และ III สามารถถ่ายเลือดได้เฉพาะหมู่เลือดเดียวกันและหมู่เลือด I เท่านั้น เลือดของผู้ที่มีกลุ่มเลือด II และ III สามารถถ่ายให้กับผู้คนในกลุ่มที่เกี่ยวข้องและนอกเหนือจากกลุ่ม IV ได้ บุคคลที่มีหมู่เลือด I เรียกว่าผู้บริจาคสากล และผู้ที่มีหมู่เลือด IV เรียกว่าผู้รับสากล
เมื่อทำการถ่ายเลือด คุณต้องคำนึงว่าเซลล์เม็ดเลือดแดงของคน 86% มีสารโปรตีนที่เรียกว่า Rh factor มันถูกค้นพบครั้งแรกในเลือดของลิงจำพวก หากเลือดที่มีสารนี้ (Rh บวก) ถูกถ่ายให้กับบุคคลที่ไม่มีสารนี้ (Rh ลบ) แสดงว่าแอนติบอดีจำเพาะจะถูกสร้างขึ้นในตัวเขา เมื่อเลือดที่มี Rh-positive กลับมาอีกครั้งกับคนที่เป็น Rh- Negative การเกาะกันของเม็ดเลือดแดงอาจเกิดขึ้นได้ เช่นเดียวกับการเปลี่ยนแปลงคุณสมบัติทางชีวภาพของเลือด ซึ่งนำไปสู่การหยุดชะงักของกิจกรรมทางประสาท ความผิดปกติของการไหลเวียนโลหิตอย่างรุนแรง และการเสียชีวิต คุณต้องถ่ายเลือด Rh-negative หรือดีกว่านั้นคือถ่ายเลือด Rh-negative แบบเดียวกัน
การถ่ายเลือดสามารถเปรียบเทียบได้กับการปลูกถ่ายอวัยวะ ดังนั้นจึงมีการทดสอบความเข้ากันได้หลายอย่างก่อนทำหัตถการ ปัจจุบันเลือดที่เหมาะสมอย่างยิ่งกับพารามิเตอร์ต่างๆ เช่น หมู่และปัจจัย Rh ถูกนำมาใช้ในการถ่ายเลือด การใช้เลือดที่ไม่เข้ากันในปริมาณมากอาจทำให้ผู้ป่วยเสียชีวิตได้
เชื่อกันว่าอันแรกเหมาะกับทุกคน ตามที่แพทย์สมัยใหม่กล่าวไว้ ความเข้ากันได้นี้มีเงื่อนไขอย่างมาก และไม่มีกลุ่มเลือดสากล
ประวัติเล็กน้อย
ความพยายามที่จะถ่ายเลือดเริ่มขึ้นเมื่อหลายศตวรรษก่อน ในสมัยนั้นพวกเขายังไม่รู้เกี่ยวกับความไม่เข้ากันของเลือดที่อาจเกิดขึ้นได้ ดังนั้นการถ่ายเลือดหลายครั้งจึงจบลงอย่างไม่ประสบผลสำเร็จ และใครๆ ก็ทำได้เพียงหวังให้โชคดีเท่านั้น และเมื่อต้นศตวรรษที่ผ่านมามีการค้นพบที่สำคัญที่สุดอย่างหนึ่งทางโลหิตวิทยาเท่านั้น ในปีพ.ศ. 2443 หลังจากการศึกษาวิจัยหลายครั้ง เค. ลันด์สไตเนอร์ นักภูมิคุ้มกันวิทยาจากออสเตรีย ค้นพบว่าคนทุกคนสามารถแบ่งเลือดออกเป็นสามประเภท (A, B, C) และในเรื่องนี้ก็ได้เสนอแผนการถ่ายเลือดของเขาเอง หลังจากนั้นไม่นาน นักเรียนของเขาก็ได้บรรยายถึงกลุ่มที่สี่ ในปี 1940 ลันด์สไตเนอร์ได้ค้นพบอีกครั้งหนึ่ง นั่นคือปัจจัย Rh ดังนั้นจึงเป็นไปได้ที่จะหลีกเลี่ยงความไม่ลงรอยกันและช่วยชีวิตมนุษย์จำนวนมาก
อย่างไรก็ตาม มีบางกรณีที่จำเป็นต้องมีการถ่ายเลือดอย่างเร่งด่วน และไม่มีเวลาหรือโอกาสที่จะหาผู้บริจาคที่เหมาะสม เช่น กรณีนี้เป็นที่แนวหน้าในช่วงสงคราม ดังนั้นแพทย์จึงสนใจคำถามที่ว่ากลุ่มเลือดใดเป็นสากลมาโดยตลอด
ความเป็นสากลขึ้นอยู่กับอะไร?
จนกระทั่งกลางศตวรรษที่ 20 สันนิษฐานว่ากลุ่มฉันเป็นสากล ถือว่าเข้ากันได้กับสิ่งอื่น ดังนั้นผู้ให้บริการจึงสามารถนำมาใช้เป็นผู้บริจาคสากลได้ในบางครั้ง
ที่จริง กรณีที่ไม่เข้ากันกับผู้อื่นระหว่างการถ่ายเลือดนั้นพบได้น้อยมาก อย่างไรก็ตาม เป็นเวลานานแล้วที่การถ่ายเลือดที่ไม่สำเร็จไม่ได้ถูกนำมาพิจารณา
ความเข้ากันได้ขึ้นอยู่กับความจริงที่ว่าชุดค่าผสมบางชุดทำให้เกิดสะเก็ดในขณะที่ชุดอื่นไม่ทำ การแข็งตัวเกิดขึ้นจากการที่เซลล์เม็ดเลือดแดงเกาะติดกัน ซึ่งในทางการแพทย์เรียกว่าการเกาะติดกัน เนื่องจากการเกาะตัวกันของเซลล์เม็ดเลือดแดงและการก่อตัวของลิ่มเลือดทำให้ผู้ป่วยเสียชีวิต
การแบ่งเลือดออกเป็นกลุ่มขึ้นอยู่กับการมีหรือไม่มีแอนติเจน (A และ B) และแอนติบอดี (α และ β) อยู่ในนั้น
มีโปรตีนหลายชนิดบนผิวเซลล์เม็ดเลือดแดง และองค์ประกอบของโปรตีนเหล่านี้ถูกกำหนดโดยพันธุกรรม โมเลกุลที่ใช้กำหนดกลุ่มเรียกว่าแอนติเจน ในพาหะของกลุ่มแรกแอนติเจนนี้จะหายไปโดยสิ้นเชิง ในคนที่เซลล์เม็ดเลือดแดงที่สองจะมีแอนติเจน A ในเซลล์ที่สาม - B ในเซลล์ที่สี่ - ทั้ง A และ B ในเวลาเดียวกันพลาสมาจะมีแอนติบอดีต่อแอนติเจนจากต่างประเทศ ต่อต้านแอนติเจน A - agglutinin α และต่อต้านแอนติเจน B - agglutinin β กลุ่มแรกมีแอนติบอดีทั้งสองประเภท (α และ β) ตัวที่สองมีเพียง β แอนติบอดีเท่านั้น ผู้ที่มีกลุ่มที่สามจะมี agglutinin α ในพลาสมา ผู้ที่มีระดับที่สี่ไม่มีแอนติบอดีในเลือดเลย
สามารถใช้เลือดประเภทเดียวในการถ่ายเลือดได้
หากผู้บริจาคมีแอนติเจนที่มีชื่อเดียวกันกับพลาสมาแอนติบอดีของผู้รับ เซลล์เม็ดเลือดแดงจะเกาะติดกันอันเป็นผลมาจากการโจมตีของแอกกลูตินินต่อองค์ประกอบแปลกปลอม กระบวนการแข็งตัวเริ่มต้นขึ้น หลอดเลือดอุดตัน ออกซิเจนหยุดจ่าย และอาจทำให้เสียชีวิตได้
เนื่องจากไม่มีแอนติเจนในเลือดกลุ่มที่ 1 เมื่อถูกถ่ายโอนไปยังบุคคลจากเลือดอื่น เซลล์เม็ดเลือดแดงจึงไม่เกาะติดกัน ด้วยเหตุนี้จึงเชื่อกันว่าเหมาะกับทุกคน
สรุปแล้ว
ปัจจุบันผู้รับได้รับเลือดจากผู้บริจาคกรุ๊ปเดียวกันและ Rh factor อย่างเคร่งครัด การใช้สิ่งที่เรียกว่าเลือดสากลสามารถทำได้เฉพาะในกรณีฉุกเฉินและเมื่อมีการถ่ายในปริมาณที่จำกัด เมื่อมีคำถามเกี่ยวกับการช่วยชีวิต และไม่มีเลือดที่ต้องการอยู่ในสต็อกในปัจจุบัน
นอกจากนี้นักวิทยาศาสตร์การแพทย์ยังพบว่าเลือดมีอีกหลายประเภท ดังนั้นหัวข้อเรื่องความเข้ากันได้จึงกว้างกว่ามากและยังคงเป็นหัวข้อการศึกษาต่อไป
ผู้เสนอการรับประทานอาหารประเภทนี้เชื่อมั่นว่ามันมีประโยชน์มากกว่าแค่ช่วยให้คุณลดน้ำหนักได้ เวอร์จิเนีย โอรัม นักธรรมชาติวิทยาจากโอเรกอนเขียนว่าหลังจากกินอาหารตามกรุ๊ปเลือดได้ 6 สัปดาห์ เธอรู้สึกว่าจิตใจแจ่มใสผิดปกติ “หมอกในสมอง” หายไป และสมรรถภาพทางจิตดีขึ้น ตามข้อมูลของ Oram ผู้คนสามารถรักษาอาหารที่คล้ายกันได้เป็นเวลา 4-6 สัปดาห์ เพราะพวกเขารู้สึกดีและไม่รู้สึกไม่สบาย
Visser กล่าวว่าเธอสังเกตเห็นความแตกต่างอย่างมากหลังจากที่เธอหยุดรับประทานผลิตภัณฑ์จากข้าวสาลี
“ระบบภูมิคุ้มกันของคนกรุ๊ปเลือด O มีการทำงานมากเกินไป และมีแนวโน้มที่จะตอบสนองต่อคาร์โบไฮเดรตบางชนิดมากเกินไป” เธอกล่าว “อย่างไรก็ตามในคนที่มีเลือดกรุ๊ปที่สอง ระบบภูมิคุ้มกันทำงานได้ค่อนข้างเชื่องช้า และเนื่องจากการแข็งตัวของเลคติน ความเสี่ยงของโรคมะเร็งจึงเพิ่มขึ้น”
ในการค้นหาความสามัคคี
แน่นอนว่าสำหรับบางคน การรับประทานอาหารประเภทนี้อาจดูเป็นเรื่องยากเมื่อมองแวบแรก เนื่องจากมีอาหารหลายชนิดถูกห้าม ซึ่งอาจทำให้มื้อเย็นของครอบครัวกลายเป็นความเจ็บปวดอย่างแท้จริง“ในตอนแรกมันเป็นเรื่องยากมากสำหรับฉัน” วิสเซอร์ยอมรับ เนื่องจากตัวเธอเองเป็นเจ้าของกรุ๊ปเลือดแรก และสามีและลูกชายของเธอเป็นอันดับสอง การเตรียมอาหารเย็นจึงเป็นงานที่เป็นไปไม่ได้สำหรับเธอ จนกระทั่งวิสเซอร์ในการค้นหาการประนีประนอม เธอตระหนักว่าการกินอาหารที่เหมาะสมนั้นง่ายกว่ามาก ทุกประเภท
เมื่อเวลาผ่านไป Sue Visser ได้พัฒนาเมนูพิเศษ รวมถึงรายการผลิตภัณฑ์ทั้งหมดที่เหมาะกับทุกประเภทและทุกคนเข้าถึงได้
“ตัวอย่างเช่น คนที่มีกรุ๊ปเลือดใดก็ได้ก็สามารถกินข้าวและบรอกโคลีได้” วิสเซอร์กล่าว “ฉันเปลี่ยนกระบวนทัศน์โดยถามคำถามว่า “ทุกคนกินอะไรได้บ้าง?”
พยากรณ์การบริโภคอาหาร
อย่างไรก็ตาม นักวิจารณ์โต้แย้งอย่างเป็นเอกฉันท์ว่าผลการวิจัยของ D’Adamo นั้นขึ้นอยู่กับหลักฐานที่สรุปไม่ได้มาก เนื่องจากไม่มีการศึกษาทางคลินิกเพื่อพิสูจน์ความเชื่อมโยงของหมู่เลือดกับโรคต่างๆ เช่น ภาวะไทรอยด์ทำงานต่ำ“ผู้คนมักจะมีความคิดเพ้อฝัน ดังนั้นเมื่อ 'หมอ' คนต่อไปเสนออาหารที่มีประโยชน์เช่นนี้ พวกเขาก็ไม่เห็นสิ่งที่ควรเกิดขึ้น” ดร. โรเบิร์ต แคร์โรลล์ ศาสตราจารย์ด้านปรัชญาชาวอเมริกันและนักวิจารณ์ปากกล้ากล่าว ของการแพทย์ทางเลือก “เป็นที่ทราบกันมานานแล้วว่าไม่มีความเชื่อมโยงระหว่างอาหาร การลดน้ำหนัก และกรุ๊ปเลือด ซึ่งเป็นเหตุผลว่าทำไมนักวิทยาศาสตร์การแพทย์ตัวจริงจึงไม่เห็นเหตุผลที่จะศึกษาประเด็นนี้”
แพทย์และนักโภชนาการคนอื่นๆ บางคนก็คัดค้านทฤษฎีนี้เช่นกัน ในรายงานฉบับหนึ่งของเขา ดร. วิกเตอร์ เฮอร์เบิร์ต อดีตนักโภชนาการที่ New York Medical Center ถึงกับเรียกสิ่งนี้ว่า "เรื่องไร้สาระ"
จากข้อมูลของ Carroll อาหารตามกรุ๊ปเลือดก็เหมือนกับอาหารดีท็อกซ์ส่วนใหญ่ ดึงดูดผู้คนที่เชื่อมั่นในประโยชน์ของทุกสิ่งที่ "เป็นธรรมชาติ" ซึ่งเนื่องจากความไม่ไว้วางใจในวิทยาศาสตร์ที่แท้จริง จึงหันไปพึ่งการแพทย์ทางเลือก “เป็นเรื่องง่ายที่จะพบคำวิจารณ์มากมายเกี่ยวกับผลิตภัณฑ์ “จากธรรมชาติ” จากผู้ที่ไม่มีความรู้และห่างไกลจากวิทยาศาสตร์”
อาหารไม่เคยไร้ประโยชน์
แท้จริงแล้ว Visser นั้นไม่ได้ขาดแคลนอะไร ความคิดเห็นเชิงบวก- เธออ้างว่าได้ช่วยเหลือผู้คนหลายร้อยคนโดยการลงทะเบียนในโปรแกรมที่ช่วยให้พวกเขาลดน้ำหนักและรักษาทุกอย่างตั้งแต่อาการเสียดท้องไปจนถึงอาการเสียดท้อง“ทุกคนสามารถสัมผัสกับประสิทธิผลของการลดน้ำหนักนี้ได้” วิสเซอร์กล่าว “มันง่ายที่จะตรวจสอบ: เพียงแค่ควบคุมอาหารบางอย่าง จากนั้นจึงเลิกรับประทานอาหารและกินขนมปังสักชิ้นหรืออาหารต้องห้ามอื่น ๆ แล้วสภาวะก่อนหน้านี้จะกลับมา ”
อย่างไรก็ตามไม่ว่าผู้ที่รับประทานอาหารประเภทนี้จะเข้าใจผิดหรือไม่ก็ตาม มันก็ได้ผลจริงๆ
ตามคำบอกเล่าของ Oram อาหารตามปกติของเธอ (ตามกลุ่มเลือดแรก) รวมถึง: โปรตีนเชคสำหรับมื้อเช้า สลัดและปลาสำหรับมื้อกลางวัน ผักและเนื้อสัตว์สำหรับมื้อเย็น
อาหารที่แนะนำแต่ละมื้อของ D'Adamo นั้นดีต่อสุขภาพและสมดุล โดยเน้นที่เนื้อสัตว์หรือธัญพืชไร้มัน และจำกัดแป้งและน้ำตาล การรับประทานอาหารตามกรุ๊ปเลือดของคุณช่วยได้มากกว่า 80% ของผู้ที่ได้ลอง D'Adamo Diet อย่างไรก็ตาม กุญแจสำคัญในการแก้ปัญหาอาจไม่ใช่กรุ๊ปเลือดเลย แต่เป็นการเปลี่ยนไปสู่การรับประทานอาหารที่สมดุลและลดแคลอรี่ที่ "ว่างเปล่า"
“หากคุณปฏิบัติตามคำแนะนำด้านอาหารทั้งหมดอย่างเคร่งครัด และเลือกทางเลือกอื่นแทนอาหารต้องห้าม นี่จะกลายเป็นโครงการรับประทานอาหารเพื่อสุขภาพและดีต่อสุขภาพอย่างแท้จริง” Frances van Reenen นักโภชนาการจากเคปทาวน์ แสดงความคิดเห็นในการสัมภาษณ์ทางอีเมล
แต่เธอยังบอกด้วยว่าเธอไม่คิดว่าการรู้กรุ๊ปเลือดเพียงอย่างเดียวนั้นเพียงพอที่จะกำหนดความต้องการอาหารเฉพาะสำหรับแต่ละคนได้ “ไม่ต้องสงสัยเลยว่าการรับประทานอาหารชนิดนี้มีข้อดีมากมาย และช่วยให้คนจำนวนมากลดน้ำหนักได้จริงๆ อย่างไรก็ตาม เราแต่ละคนมีเอกลักษณ์เฉพาะตัวและต้องการมากกว่าสารอาหารตามกรุ๊ปเลือด”
Van Reenen แนะนำว่าการทดสอบผู้คนเพื่อหาอาการแพ้จะมีประสิทธิภาพมากกว่ามาก
“สิ่งนี้จะทำให้สามารถแยกผลิตภัณฑ์เฉพาะใดๆ ที่ทำให้เกิดความเกลียดชังออกจากอาหารได้ด้วยความแม่นยำสูงสุด แทนที่จะแยกผลิตภัณฑ์ทั้งหมดที่จำเป็นต่อการทำงานของร่างกายออกจากอาหาร”
ผู้คนในสหัสวรรษปัจจุบันเริ่มรับรู้ถึงโรคต่างๆ รวมถึงความผิดปกติต่างๆ ในร่างกาย และเริ่มเรียนรู้ล่วงหน้าเกี่ยวกับโรคที่ใกล้เข้ามาด้วยการเจาะเลือดเพื่อวิเคราะห์ นอกจากนี้การแพทย์แผนปัจจุบันยังได้ค้นพบกลุ่มเลือดต่างๆ สิ่งนี้กลายเป็นคุณูปการอันล้ำค่าในด้านการแพทย์เพราะว่า เทคโนโลยีที่ทันสมัยและการตรวจเลือดทำให้สามารถระบุโรคเกือบทั้งหมดได้ตรงเวลา ปัจจุบันการตรวจเลือดทุกชนิดสามารถทำได้ทุกคลินิกด้วยเครื่องมือที่ทันสมัย
ห้องปฏิบัติการสมัยใหม่สามารถช่วยให้คุณทราบเกี่ยวกับสุขภาพของคุณได้ภายในเวลาไม่กี่ชั่วโมงด้วยการตรวจเลือดเพียงครั้งเดียว ข้อมูลนี้ถือเป็นส่วนช่วยอันล้ำค่าในการวินิจฉัยอย่างทันท่วงทีและการรักษาผู้ป่วยในภายหลัง สำหรับการถ่ายเลือดของกลุ่มเลือดที่เข้ากันไม่ได้ ในกรณีส่วนใหญ่จะส่งผลร้ายแรง โดยพื้นฐานแล้วผลที่ตามมาคือ; ไตวายเกิดขึ้น hemolytic และเป็นผลให้เสียชีวิต สาเหตุของผลที่ตามมาทั้งหมดนี้คือการติดกาวของเซลล์เม็ดเลือดแดงในเลือด ข้อมูลเกี่ยวกับเลือดของบุคคลในประเทศส่วนใหญ่เขียนไว้ในหนังสือเดินทาง เนื่องจากข้อมูลนี้มีความสำคัญมากในหลาย ๆ ด้าน สำหรับผู้ที่ทำงานมีความเสี่ยงเพิ่มขึ้น (ทหาร บุคลากรทางทหาร) ข้อมูลเกี่ยวกับเลือดจะถูกเขียนไว้บนเสื้อผ้าของพวกเขา
ความเชื่อมโยงระหว่างเลือดกับสุขภาพเป็นที่รู้กันโดยทั่วไปมาเป็นเวลานาน ทุกคนรู้ดีว่ามีคนกรุ๊ปเลือดแรกค่อนข้างน้อย นี่เป็นเพราะความจริงที่ว่ามีโรคระบาดในยุคกลาง ตามสถิติจากนักวิทยาศาสตร์ชาวเยอรมันรายแรก เลือดบวกมีประมาณสามสิบแปดเปอร์เซ็นต์ของประชากรโลก
ในยุคของเรา ทฤษฎีที่มีชื่อเสียงที่สุดได้กลายเป็นทฤษฎีของนักวิทยาศาสตร์ชาวอเมริกันคนหนึ่ง - นักบำบัดทางธรรมชาติจากอเมริกา - Peter D'Adamo เขาระบุรูปแบบ ต้องการโดยบุคคลอาหารตามกรุ๊ปเลือด. ในทางวิทยาศาสตร์ มีหลายกรณีที่มีความสัมพันธ์โดยธรรมชาติระหว่างกรุ๊ปเลือดกับอุบัติการณ์ของโรคไวรัสและโรคติดเชื้อ เช่น การติดเชื้อทางเดินหายใจเฉียบพลัน และโรคอื่นๆ ซึ่งมีข้อเสนอ อาหารนี้ขึ้นอยู่กับกรุ๊ปเลือดโดยไม่คำนึงถึงความแตกต่างต่างๆ ยังคงดึงดูดความสนใจอย่างมากจากแพทย์ ดังนั้นวิธีการรักษาบางอย่างจึงใช้แนวคิดหลักของทฤษฎีนี้อยู่แล้ว



