Virusul Epstein-Barr (abreviat ca EBV) aparține familiei herpesului gamma și constă din ADN liniar de aproximativ 172 kb. în lungime. Virusul Epstein-Barr este un virus extrem de comun care afectează aproape toți oamenii la un moment dat sau altul în viață. În regiunile cu nivel de trai scăzut, infecția apare în copilărie, în țările dezvoltate–la începutul tinereții sau la vârsta adultă. Astfel, în țările cu nu foarte condiții bune viata si absenta metode moderne copiii sunt expuși la EBV în primii câțiva ani de viață. În acest caz, infecția trece adesea neobservată, iar acești oameni câștigă imunitate pentru tot restul vieții. Pe de altă parte, în țările în care nivelul de trai este ridicat și este dezvoltată salubritatea modernă, expunerea la EBV apare la o vârstă ceva mai înaintată (15 până la 30 de ani) și infecția se dezvoltă în mononucleoza bolii. În cele mai multe cazuri, nu are consecințe grave în afară de o boală scurtă. De obicei, virusul EBV este prezent în organism și rămâne latent pe tot parcursul vieții. Studiile arată că aproximativ 50% dintre copiii cu vârsta sub cinci ani au avut EBV. O categorie mai matură de oameni este 95% infectată cu acest virus.
Principalul motiv al răspândirii infecțiilor virale cronice este impactul negativ al mediului (, toxine, stres, malnutriție, supraîncărcare senzorială) și, ca urmare a tulburărilor metabolice, o mai slăbită. sistem imunitar.
EBV se găsește în saliva gazdei și se transmite în principal prin contact personal strâns care implică schimbul de salivă. Se poate transmite prin salivă în timpul sărutării sau prin împărțirea ustensilelor sau băutul din aceeași sticlă. Acesta este motivul pentru care mononucleoza, care este adesea cauzată de virusul Epstein-Barr, este denumită în mod obișnuit „boala sărutului”. Transmiterea prin sânge este foarte rară.
La pacienții cu un sistem imunitar normal, majoritatea limfocitelor infectate cu virus sunt distruse cel mai rapid. Cu toate acestea, numărul rămas de celule B determină persistența virusului pe toată durata de viață a gazdei. Prin urmare, la mulți oameni sănătoși fără simptome ale bolii, poate exista o formă latentă a virusului. La unii oameni în curs de recuperare, virusul inactivează și se reactivează periodic în saliva, care devine apoi material infecțios. Astfel de oameni sunt numiți purtători asimptomatici. Din acest motiv, este foarte dificil să previi răspândirea infecției.
VEB în recompensa copiilor mai des decurge aproape imperceptibil, iar la adolescenta si la maturitate poate avea o evolutie mai severa.
Grupuri de risc
Principalul grup de risc pentru infecția cu EBV este copiii cu vârsta sub 1 an, care sunt înconjurați constant de alți copii și adulți. Infecția cu virusul la copiii sub trei ani trece cel mai adesea neobservată, fără simptome, iar școlarii și adolescenții sunt expuși în principal la diferite boli virale. La adolescenți și adulții tineri, virusul Epstein-Barr poate provoca mononucleoză, care este o afecțiune mai gravă.
Simptomele infecției cu virusul Epstein-Barr
Simptome infectie virala Epstein-Barr poate diferi semnificativ în oameni diferiti. Sunt vagi și similare cu simptomele răcelii sau gripei. Unii bebeluși și adulți pot să nu experimenteze deloc modificări ale stării fiziologice, dar, în același timp, răspândesc infecția.
Simptomele includ:
- dureri de corp;
- tuse;
- eczemă.
Rareori, infecția cu virusul Epstein-Barr sau mononucleoza pot duce la complicații grave și chiar care pun viața în pericol, cum ar fi meningita, hepatita, splina ruptă și o serie de alte boli.
Tratament
Un curs specific de tratament pentru infecția cu virusul Epstein-Barr nu a fost încă dezvoltat. Principalele măsuri vizează atenuarea simptomelor, astfel încât copilul să se simtă suficient de confortabil, să economisească puterea pentru o recuperare ulterioară fără dezvoltarea complicațiilor.
Tratamentul pentru infecția cu virusul Epstein-Barr include:
- utilizarea acetaminofenului sau ibuprofenului, care reduc febra și minimizează alte simptome ale infecției, cum ar fi dureri de cap, dureri în gât și dureri de corp;
- utilizarea corticosteroizilor, care reduc umflarea amigdalelor și a gâtului care apare cu mononucleoza;
- aport suplimentar de lichide;
- odihnă și somn adecvat.
Antibioticele pentru infecția cu virusul Epstein-Barr nu sunt prescrise, deoarece sunt ineficiente. Cu toate acestea, antibioticele pot fi prescrise dacă organismul dezvoltă o infecție bacteriană secundară ca o complicație a EBV, cum ar fi amigdalita bacteriană. Medicamentele antivirale disponibile în prezent nu au nici un efect în tratarea virusului Epstein-Barr.
[ avertizare ]Copiii și adolescenții cu infecție cu virusul Epstein-Barr sau alte infecții virale nu trebuie să utilizeze aspirină sau preparate care conțin a lui din cauza riscului de a dezvolta o afecțiune rară, dar care pune viața în pericol, numită sindrom Reye. Sindromul Reye afectează cel mai frecvent copiii și adolescenții și este asociat cu utilizarea aspirinei în timpul unei boli virale, cum ar fi infecțiile cu EBV, răceala sau gripa.[/avertizare]
Terapiile complementare și netradiționale nu vor ajuta la învingerea unei infecții cu virusul Epstein-Barr, dar pot ajuta la creșterea confortului, odihnă și menținerea forței în timpul bolii. Procedurile includ:
- consumul de supă de pui, care poate ajuta la ameliorarea congestiei nazale și la îmbunătățirea absorbției substanțe utile care ajută la menținerea forței
- consumul de alimente care conțin vitamine C , echinaceea si zinc.
Rareori, infecția cu virusul Epstein-Barr sau mononucleoza pot intestin duce la complicații grave, chiar care pun viața în pericol. Pentru a minimiza riscul de complicații grave, este important să urmați un plan de tratament elaborat de un medic special pentru un anumit copil.
În cele mai multe cazuri, simptomele dispar în câteva săptămâni cu multe lichide și odihnă adecvată. Dacă simptomele persistă, trebuie să vă adresați medicului dumneavoastră.
Prevenirea
În prezent nu există un vaccin împotriva virusului Epstein-Barr, dar puteți încerca să vă protejați copiii respectând regulile de prevenire. Copiii trebuie învățați să se spele frecvent pe mâini pe parcursul zilei cu săpun și apă caldă timp de cel puțin 15 secunde și să nu împartă băuturi sau ustensile de mâncare cu alții, chiar dacă par sănătoși.
Ai dezactivat scriptul java în browser, trebuie să îl activați sau nu veți putea obține toate informațiile despre articolul „Virusul Epstein-Barr și simptomele de manifestare”.
Virusul Epstein-Barr se referă la herpevirusuri, care, pătrunzând în corpul uman, persistă toată viața în el, provocând dezvoltarea diferitelor patologii autoimune și limfoproliferative. De atunci, oamenii au fost infectați cu acest virus copilărie- conform statisticilor, până la 90% din populația adultă este purtătoarea acesteia, iar 50% dintre acestea pot fi contagioase pentru alții.
Adică, se dovedește că toată lumea poate lua virusul Epstein-Barr, dar nu toată lumea se îmbolnăvește, ci doar persoanele cu un sistem imunitar slab. Sau purtătorul virusului s-ar putea să nu se îmbolnăvească mult timp, iar într-un anumit caz, atunci când imunitatea eșuează, boala se poate manifesta.
Cauze
Virusul Epstein-Barr se transmite în diferite moduri, dar cel mai frecvent este prin salivă. La copii, infecția apare:
- prin jucării contaminate cu saliva purtătorului;
- cu injecții intravenoase;
- prin aerosoli - în timpul contactului salivei unui copil infectat cu unul sănătos (de exemplu, la tuse, strănut etc.).
Adulții sunt cel mai adesea infectați cu acest virus prin salivă atunci când se sărută, motiv pentru care patologia provocată de acest agent patogen, numită mononucleoză infecțioasă, se numește „boala sărutului”. Există și alte modalități de transmitere a virusului la copii și adulți. Acestea sunt fecal-oral, contact-casnic și transplant. Într-un cuvânt, poți prinde virusul Epstein-Barr atât la grădiniță și la școală, cât și într-un microbuz, pe stradă, la o petrecere în care este o mulțime mare de oameni etc.
Ajuns pe pielea sau mucoasele copiilor și adulților, virusul începe să se înmulțească activ, după care pătrunde în fluxul limfatic și în fluxul sanguin și se răspândește în tot corpul. Scopul principal al varioanelor virale este clonarea celule ale sistemului imunitar, ceea ce duce la creșterea excesivă a acestora și la umplerea ganglionilor limfatici cu ele. De aceea, odată cu activitatea virusului Epstein-Barr în corpul copiilor și al adulților, ganglionii limfatici cresc.
După cum sa menționat mai sus, intrarea unui agent patogen în organism nu garantează dezvoltarea bolii. Prin urmare, un factor predispozant la apariția patologiei este o scădere a imunității, care poate apărea din cauza:
- hipotermia organismului;
- utilizarea frecventă a antibioticelor;
- raceli frecvente;
- stres regulat și încordare nervoasă etc.
Separat, ar trebui spus despre severitatea cursului acestei patologii virale la persoanele cu, deoarece au imunitate foarte scăzută, iar virusul din corpul lor poate provoca complicații severe și patologii grave.
Simptome
Purtătorul virusului în sine este asimptomatic, astfel încât momentul în care virusul Epstein-Barr a intrat în organism nu poate fi stabilit. Cu toate acestea, există o boală în care se manifestă acest virus - aceasta. Și are deja anumite simptome care fac posibilă diagnosticarea virusului în corpul uman.
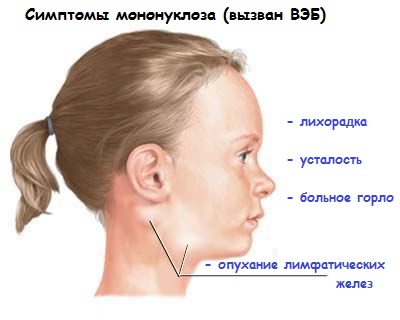
De obicei, boala poate fi întâlnită la copii, iar adulții se îmbolnăvesc rar de această boală. Perioada de latentă a bolii poate fi de 1,5 luni, după care apar primele simptome:
- hiperemia amigdalelor;
- o creștere a ganglionilor limfatici occipitali, parotidieni și cervicali;
- febră;
- frisoane;
- Durere de gât;
- deteriorarea bunăstării generale.
Adică primele simptome sunt similare cu, iar acest lucru face dificil de diagnosticat la copii. În același timp, analiza pentru virus face posibilă diagnosticarea corectă, prin urmare, la copiii cu suspiciune de mononucleoză infecțioasă, sângele și semănatul din faringe sunt întotdeauna luate pentru analiză.
Dacă tratamentul nu este început în această perioadă, apar și alte simptome caracteristice mononucleozei infecțioase. Acestea sunt simptome precum:
- erupție cutanată caracteristică;
- mărirea splinei;
- mărirea ficatului;
- edem periorbitar;
- indigestie;
În cazurile severe, ganglionii limfatici devin inflamați în tot corpul, iar în cursul atipic al bolii, simptomele pot fi fie neexprimate, fie, dimpotrivă, exprimate într-o formă hipertrofiată.
De obicei, simptomele mononucleozei infecțioase la copii scad la 3-4 săptămâni de la debutul bolii și oamenii nu se îmbolnăvesc din nou cu această boală în copilărie și la vârsta adultă. Uneori la copii boala este ușoară, fără simptome severe, așa că nu au nici măcar o analiză care să confirme mononucleoza și, crescând, nu știu că sunt purtători ai virusului.
Uneori, copiii dezvoltă complicații severe pe fondul mononucleozei infecțioase. Principalele complicații care apar la copii sunt
Bună ziua, dragi cititori!
Bolile virale ne afectează pe fiecare dintre noi, dar copiii sunt deosebit de sensibili la ele. În fiecare an, știința evidențiază din ce în ce mai mulți viruși noi care se mută constant și iau forme noi.
Unul dintre cele mai frecvente este virusul Epstein-Barr, simptomele la copii despre care vom lua în considerare.
Cuvântul „herpes” astăzi este familiar pentru mulți. Este adesea asociată cu erupții cutanate pe buze. Cu toate acestea, există o mulțime de virusuri herpetice.
Unii cititori vor pune sincer întrebarea: virusul Epstein-Barr - ce este? La urma urmei, un astfel de diagnostic de la pediatri și polițiștii raionali nu este aproape niciodată auzit. Într-adevăr, natura asimptomatică a bolii nu permite stabilirea acesteia la timp și, în principal, complicațiile trebuie tratate.
Infecția Epstein-Barr este, de asemenea, legată de herpes.
Această boală se mai numește și o infecție latentă, deoarece simptomele sale adesea nu apar deloc. Se transmite prin picături în aer, dar poate trece și după o transfuzie de sânge.
Pe fondul unei infecții cu virus, are loc o scădere semnificativă a imunității. În acest sens, se dezvoltă complicații și boli secundare:
- limfom;
- cancer nazofaringian;
- hepatită;
- angina pectorală;
- scleroză;
- sindromul oboselii cronice;
- afectarea pielii și a mucoaselor.
Virusul Epstein-Barr este astăzi asociat cu cancerul și adesea le provoacă.
Cea mai frecventă complicație este mononucleoza infecțioasă, care afectează limfomul și duce la oncologie. Perioada de incubație este de la 2 la 15 zile, în medie pe săptămână.
Simptome
Este posibil să se determine boala acasă, deoarece simptomele acesteia au fost șterse? Merită să aruncați o privire mai atentă la un copil bolnav. Unele dintre următoarele simptome vă pot ajuta:

- creșterea temperaturii la 38-40 de grade (trece în valuri):
- intoxicație severă;
- slăbiciune;
- durere de cap;
- dureri musculare;
- durere la nivelul articulațiilor;
- angina pectorală;
- oboseală rapidă;
- somn prost;
- Noduli limfatici umflați;
- greaţă;
- dureri abdominale, diaree;
- uneori - erupție cutanată herpetică;
- leucopenie, trombocitopenie.
La diagnosticare se face neapărat un test de virus, pentru care se face un test de sânge. Dacă sunt prezenți anticorpi în el, atunci copilul are o infecție în organism. Doar datele colectate cu atenție ne permit să concluzionam că un virus este prezent în organism și ar trebui tratat.
Tipuri de manifestare
Din păcate, statisticile sunt dezamăgitoare. Aproape 90% din populația lumii este infectată cu această infecție și este purtătoarea acesteia.
Virusul Epstein-Barr se poate manifesta în diferite moduri, așa că poate fi detectat doar cu ajutorul unor teste speciale:
- infecție primară - în majoritatea cazurilor este asimptomatică, imunitatea este dobândită pentru o lungă perioadă de timp. Dar dacă pacientul are imunitate slabă, există riscul de a dezvolta mononucleoză;
- formă cronică - simptomele sunt șterse, deci este foarte dificil de diagnosticat boala;
- forma cronica generalizata - afecteaza rinichii, sistemul nervos central, miocardul;
- o formă ștearsă de imunodeficiență secundară;
- manifestări oncologice;
- boală autoimună.
Manifestările clinice sunt exprimate în trei forme:
- formă asimptomatică;
- sindrom respirator;
- mononucleoza.
Din păcate, boala poate fi vindecată doar într-un stadiu incipient, până când a trecut în forme mai severe. Dar, din moment ce cea mai mare parte a planetei este infectată cu infecția, rămâne doar să vorbim despre formarea unei imunități puternice la virus.
Cum să tratezi?
Tratamentul include o gamă întreagă de activități:
- medicamente antiherpetice;
- interferoni;
- medicamente etiotrope (Aciclovir, Foscarnet, Valaciclovir), Groprinosin (eficacitatea oricăror medicamente antivirale nu a fost încă dovedită, studiile au arătat că după utilizarea acestor medicamente, numărul de pacienți aproape că nu a scăzut);
- imunoglobuline;
- antibiotice (după indicații, dacă se alătură o infecție secundară);
- complexe de vitamine și minerale;
- hepatoprotectoare (medicamente care subțiază sângele);
- antipiretic;
- antihistaminice (pentru alergii).
Unul dintre principalele medicamente în tratament rămâne inozin pranobex (Groprinosin). Inhibă sinteza proteinelor virale. Încetinește sinteza ARN viral. Drept urmare, infecția nu se poate multiplica.
Al doilea medicament ca importanță în tratament este un analog al interferonului uman. În plus, inhibă reproducerea și distruge matrița de ARN.
Terapia impune și unele restricții asupra stilului de viață al copilului. Este prescrisă o dietă de crutare, din cauza unei posibile măriri a splinei, astfel de copii nu ar trebui să meargă la sport, sever exercițiu fizic deoarece splina se poate rupe. În cursul acut al bolii, trebuie respectat repausul la pat.
Din păcate, eficacitatea tratamentului nu a fost dovedită definitiv. Medicii se ceartă cu disperare despre acțiunea interferonului și beneficiile acestuia pentru organism.
Există o părere că introducerea interferonului artificial nu împiedică decât să lupte singur organismul cu infecția, deoarece, primind ajutor din exterior, organismul nostru începe să fie leneș și să nu-și producă propriul interferon. Ca urmare, imunitatea scade, iar tratamentul necesită noi doze de interferon din exterior.
Pe de altă parte, dacă copilul are o evoluție acută a bolii, stați și așteptați „până trece de la sine”, nici părinții, nici medicul nu sunt în stare. În ciuda efecte secundare medicamente, acestea sunt prescrise și se înregistrează unele rezultate pozitive.
Din păcate, părinții nu sunt capabili să-și protejeze complet copilul de infecție. Rămâne să întărească sistemul imunitar, astfel încât copilul să sufere boala asimptomatic și să dezvolte anticorpi împotriva acesteia.
Până ne revedem, prieteni!
(EBVI) este una dintre cele mai frecvente boli infecțioase umane. Anticorpii (Abs) la virusul Epstein-Barr (EBV) se gasesc la 60% dintre copii in primii doi ani de viata si la 80-100% dintre adulti. Incidența EBVI acute (AEBVI) în diferite regiuni ale lumii variază de la 40 la 80 de cazuri la 100.000 de locuitori. Forma cronică a EBVI (CHEBVI) se dezvoltă la 15-25% dintre indivizi după AEBVI. A fost stabilit rolul EBV în dezvoltarea neoplasmelor maligne, a bolilor autoimune și a sindromului de oboseală cronică. Toate acestea mărturisesc relevanța problemei EBVI.
VEB, descoperit în 1964 de M. Epstein și Y. Barr, se referă la virusurile γ-herpes. EBV conține 3 antigene: capsid (VCA), precoce (EA) și nuclear (EBNA). Particularitatea procesului patologic în EBVI este determinată de capacitatea EBV de a transforma limfocitele B, persistența pe tot parcursul vieții în corpul uman, inducerea unei stări secundare de imunodeficiență (IDS), reacții autoimune și tumori maligne.
Sursa infecției cu EBV sunt pacienții cu forme manifeste și asimptomatice. 70-90% dintre persoanele care au suferit AEBVI elimină virusul în următoarele 1-18 luni. Modalități de transmitere a EBV: aerian, contact-gospodăresc, parenterală, sexuală, verticală. AEBVI se caracterizează prin creșteri epidemice de 1 dată la 6-7 ani, mai des înregistrate la vârsta de 1 până la 5 ani, în grupuri organizate.
Poarta de intrare pentru EBV este membrana mucoasă a tractului respirator superior: virusul pătrunde în țesutul limfoid, infectează limfocitele B, se dezvoltă activarea policlonală a limfocitelor B, diseminarea agentului patogen în limfocitele B, sinteza anticorpilor ( Ab) ca răspuns la stimularea antigenică este redusă. În primul rând, EBV afectează organele limfoide (amigdale, ficat, splină).
Următoarea etapă este formarea unei clone de celule CD8 citotoxice sensibilizate, sinteza secvențială a Abs la antigenele VCA, EA și EBNA ale virusului. Din cauza răspunsului imun afectat, a activității funcționale a factorilor de rezistență înnăscut (neutrofile, macrofage, celule NK, sistem interferon), se formează IDS secundar.
Starea imunitară a 109 pacienți cu AEBVI cu vârsta cuprinsă între 5 și 14 ani în munca noastră a evidențiat semne de activare a legăturii celulelor T a sistemului imunitar - o creștere a numărului de limfocite T (CD3), limfocite T citotoxice (CD8). ), celule cu markeri de activare tardivă (HLA-DR); activarea policlonală a limfocitelor B - o creștere a numărului de celule CD20, imunoglobuline (Ig) IgA, IgM, IgG, complexe imune circulante (CIC). Au fost găsite semne de suprimare a sistemului imunitar: conținutul normal de T-helper (CD4), o scădere a indicelui imunoregulator CD4 / CD8, numărul de celule natural killer NK (CD16), o creștere a gradului de pregătire a celulelor imunocompetente. pentru apoptoză (CD95). A existat o activare a metabolismului dependent de oxigen al neutrofilelor și o reducere a capacității sale de adaptare.
La o treime dintre copiii examinați (33,9%), AEBVI a decurs sub forma unei infecții mixte cu citomegalovirusuri (CMV), virusuri herpes simplex tipurile 1 și 2 (HSV-1, HSV-2). Examenul bacteriologic al frotiurilor din orofaringe la 41,3% dintre pacienți a evidențiat Streptococcus (S.) viridans, 11,9% au candida albicans, 8,2% - Staphylococcus (Staph.) epidermidis, 6,4% au S. piogenes, 2,7% au Klebsiella (Kl.) pneumoniae, 41,3% au o asociere de bacterii. La 43,1% dintre pacienți - markeri serologici ai formei active, la 30,3% - micoplasmoză.
Următoarele rezultate ale AEBVI sunt posibile: infecție latentă, CHEBVI, IDS, boli oncologice, autoimune,. Tranziția la CHEBVI este asociată cu un complex de factori nefavorabili în perioadele ante, intra și postnatale, reglarea neuroimunoendocrină afectată și predispoziția genetică.
Sondajul nostru asupra a 60 de copii cu vârsta cuprinsă între 5 și 14 ani cu CHEBVI a arătat că în acest grup, 86,7% dintre mame au avut o anamneză obstetricală împovărată; S-a constatat că 83,3% dintre copii prezintă patologie perinatală și postnatală a sistemului nervos central, a organelor ORL etc.
În starea imunitară a pacienților cu CHEBVI, o creștere a conținutului de antagonist al interleukinei-1 (IL-1RA), activarea insuficientă a celulelor imunocompetente (scăderea HLA-DR) și o creștere a gradului de pregătire pentru apoptoză (creștere a CD95). ) au fost dezvăluite. A existat o încălcare a activității funcționale a T-helper tip 1 (Th1) (scăderea conținutului de interferon γ (IFN γ)); o scădere a numărului total de celule T (CD3), a numărului de limfocite cu receptori pentru IL-2 (CD25) și celule NK (CD16); conținutul de limfocite CD8 citotoxice a fost crescut. Conservarea markerilor de replicare EBV pentru o lungă perioadă de timp în acest grup a indicat o încălcare a eliminării virusului; în același timp, a existat o creștere a activității funcționale a Th2, activarea policlonală a limfocitelor B (CD20), o creștere a conținutului de IgA, IgM, IgG, CEC, o scădere a nivelului factorului chemotactic neutrofil ( IL-8) și o modificare a metabolismului lor.
Încălcări ale stării imunitare au dus la activarea microflorei oportuniste, a infecțiilor virale și fungice. În spectrul microbian al mucoasei orofaringiene la pacienții cu CHEBVI, S. viridans (30%), candida albicans (28,3%), Stafilococ. Epidermidis (25%), S. pyogenes (20%), Kl. Pneumoniae(8,4%), asociere de bacterii (41,7%); în 28,3% - markeri serologici ai formei active de chlamydia, în 26,7% - micoplasmoză. La 90% dintre pacienți, boala a evoluat sub forma unei infecții mixte cu participarea: EBV + CMV, EBV + HSV-1, HSV-2.
Clasificare. Nu există o clasificare general acceptată a bolii; vă recomandăm să utilizați clasificarea de lucru EBVI elaborată de noi.
- După perioada de apariție: congenital, dobândit.
- Sub formă: tipic (mononucleoză infecțioasă), atipic: șters, asimptomatic, visceral.
- Severitate: ușoară, medie, grea.
- În aval: acut, prelungit, cronic.
- După fază: activ, inactiv.
- Complicatii: hepatita, ruptura de splina, meningoencefalita, poliradiculoneuropatie, miocardita, sinuzita, otita medie, anemie hemolitica, trombocitopenie, neutropenie, pancreatita etc.
- Infecție mixtă.
Exemple de diagnostic:
- Principal: EBVI dobândit, formă severă tipică (), curs acut, fază activă. Măgar:
- Principal: EBVI dobândit, formă viscerală (meningoencefalită, hepatită, nefrită), curs cronic sever, fază activă. Măgar: insuficienţă hepato-renală acută. A rezista.: Chlamydia respiratorie ( , ).
Tabloul clinic al EBVI acut a fost descris pentru prima dată de N. F. Filatov (1885) și E. Pfeifer (1889). Perioada de incubație durează de la 4 zile la 7 săptămâni. Un complex complet de simptome se formează în a 4-10-a zi de boală.
Am examinat 109 copii cu AEBVI. La majoritatea pacienților, boala debutează acut, cu creșterea temperaturii corpului și apariția simptomelor de intoxicație; mai rar apare un debut treptat: la câteva zile există stare de rău, slăbiciune, letargie, pierderea poftei de mâncare. Temperatura corpului este subfebrilă sau normală. În a 2-4-a zi de boală, temperatura ajunge la 39-40 ° C; febra si simptomele de intoxicatie pot persista 2-3 saptamani sau mai mult.
Limfadenopatia generalizată se referă la simptomele patognomonice ale EBVI și din primele zile ale bolii se manifestă ca o leziune sistemică a 5-6 grupe de ganglioni (LN), cu o creștere predominantă de până la 1-3 cm în diametrul LNs cervicale anterioare și posterioare, submandibulare. LN-urile sunt ușor dureroase la palpare, nu sunt lipite între ele și țesuturile din jur, sunt aranjate sub formă de „lanț”, „pachet”; vizibilă la întoarcerea capului, dă gâtului o formă „încărcată”. Uneori, pastozitatea țesuturilor moi este observată peste ganglionii limfatici măriți.
- cel mai frecvent și precoce simptom al AEBVI, însoțit de o creștere a amigdalelor la gradul II-III. Modelul lacunar este accentuat din cauza infiltrării țesutului amigdalelor sau netezit din cauza limfostazei. Pe amigdale - raiduri de alb-gălbui sau gri murdar sub formă de insule, dungi. Ele provin din goluri, au o suprafață aspră (amintește de dantelă), sunt ușor de îndepărtat fără sângerare, frecate, nu se scufundă în apă. Este caracteristică o discrepanță între dimensiunea plăcii și gradul de creștere a LN regionale. Cu caracterul fibrinos-necrotic al raidurilor, dacă se răspândesc dincolo de amigdale, este necesar un diagnostic diferențial cu difterie. Raiduri asupra amigdalelor dispar, de regulă, după 5-10 zile.
Semnele de adenoidite se găsesc la marea majoritate a pacienților. Se notează congestie nazală, dificultăți de respirație nazală, sforăit cu gura deschisă, mai ales în timpul somnului. Fața pacientului capătă un aspect „adenoid”: umflături, pleoape păstoase, punți la nas, respirație pe gură deschisă, buze uscate.
Hepatomegalia poate fi detectată încă din primele zile ale bolii, dar este depistată mai des în a doua săptămână. Normalizarea dimensiunii ficatului are loc în decurs de șase luni. La 15-20% dintre pacienți, hepatita se dezvoltă ca o complicație.
Splenomegalia se referă la simptome tardive, apare la majoritatea pacienților. Normalizarea dimensiunii splinei are loc în 1-3 săptămâni.
Exantemul în AEBVI apare în ziua 3-14 de boală, are un caracter polimorf - pete, papular, maculopapular, rozolos, punctat, hemoragic. Nu există o localizare specifică. Erupția se observă în 4-10 zile, uneori lasă pigmentare. La copiii tratați cu ampicilină sau amoxicilină, erupția cutanată apare mai des (90-100%).
Modificările hematologice includ leucocitoză (10-30 x 10 9 /l), neutropenie cu deplasare la stânga, creșterea numărului de limfocite, monocite, celule mononucleare atipice până la 50-80%, creșterea VSH până la 20-30 mm/oră. Un semn hematologic caracteristic sunt celulele mononucleare atipice în cantitate de 10-50%: apar până la sfârșitul primei săptămâni de boală și persistă 1-3 săptămâni.
EBVI cronică este rezultatul AEBVI sau se dezvoltă ca formă cronică primară. Am examinat 60 de copii cu CHEBVI, al căror tablou clinic a inclus sindromul asemănător mononucleozei cronice și patologia multiplă de organe. Toți pacienții prezentau sindrom limfoproliferativ (limfadenopatie generalizată, hipertrofie a amigdalelor palatine și faringiene, mărirea ficatului și a splinei) și semne de intoxicație cronică (stare subfebrilă prelungită, slăbiciune, pierderea poftei de mâncare etc.). Datorită dezvoltării IDS, organele acute și ORL au fost observate cu exacerbări de până la 6-11 ori pe an: rinofaringită (28,3%), faringoamigdalita (91,7%), adenoidită (56,7%), otita medie (11,7%), sinuzită. (20%), laringotraheită (18,3%), bronșită (38,3%), pneumonie (25%). S-a atras atenția asupra frecvenței ridicate a patologiei de organe multiple din cauza replicării prelungite a EBV, IDS secundar, reacții autoimune (patologia sistemului nervos central;,,; sindrom cardiac, artralgie).
În ultimii ani, a fost descrisă EBVI congenital. S-a stabilit că riscul acesteia în EBVI primar în timpul sarcinii este de 67%, cu reactivare - 22%. Clinica de EBVI congenital este similară cu CMVI.
S-a stabilit rolul EBV în dezvoltarea bolilor oncologice și a proceselor paraneoplazice - limfom Burkett, carcinom nazofaringian, limfogranulomatoză, tumori ale stomacului, intestinelor, glandelor salivare, uterului, leucoplaziei limbii și mucoasei bucale, precum și un număr a bolilor autoimune - pneumonită interstițială limfoidă, uveită etc. . EBV, alături de herpesvirusul uman tip 6 și 7, este factorul etiologic și cea mai frecventă cauză (15%) a dezvoltării febrei prelungite de origine necunoscută.
Diagnosticarea EBVI se bazează pe luarea în considerare a grupurilor de risc, a principalelor sindroame clinice și a datelor de laborator. Grupurile de risc ale mamei includ un istoric împovărat, markeri ai infecțiilor cu virus herpes etc., la un copil - leziuni perinatale ale SNC, un fenotip alergic, IDS, markeri ai infecțiilor cu virusul herpes etc. Principalele sindroame clinice ale EBVI sunt mononucleoza- cum ar fi, sindroame infecțioase generale, exantem, sindrom de patologie multiplă de organe.
Standardul obligatoriu pentru diagnosticarea EBVI include un test clinic de sânge, o analiză generală a urinei, un test biochimic de sânge, un examen bacteriologic al mucusului orofaringelui și al nasului, markeri serologici ai EBV, alți virusuri herpetice, chlamydia, micoplasme, ecografie abdominală. organe, consult medic ORL, conform indicațiilor - radiografie sinusurilor paranazale, organe toracice, ECG. Standard de diagnostic suplimentar (într-o instituție medicală specializată): markeri ai EBV, altor virusuri herpetice, chlamydia, micoplasme prin reacție în lanț a polimerazei (PCR), imunograma de al doilea nivel, consultarea unui imunolog, conform indicațiilor - coagulograma, tabloul morfologic al puncție sternală, consult hematolog, oncolog.
Abs împotriva antigenelor EBV sunt determinate prin test imunosorbent legat de enzime (ELISA), ceea ce face posibilă efectuarea diagnosticului de laborator al EBVI și determinarea perioadei procesului infecțios.
Abdominalii din clasa IgM la VCA apar concomitent cu clinica AEBVI, persistă 2-3 luni și sunt resintetizați în timpul reactivării EBV. Persistența pe termen lung a titrurilor mari ale acestor Abs este caracteristică CHEBVI, tumorilor induse de EBV, boli autoimune și IDS.
Abdominalele din clasa IgG până la EA ating un titru ridicat în a 3-4-a săptămână de AEBVI, dispar după 2-6 luni. Ele apar în timpul reactivării, absente în forma atipică de EBVI. Titruri mari de Abs din această clasă sunt detectate în CHEBVI, oncologice induse de EBV și boală autoimună, IDS.
Abdominalii din clasa IgG la EBNA apar la 1-6 luni după infecția primară. Apoi titrul lor scade și persistă pe tot parcursul vieții. Când EBVI este reactivat, titrul lor crește din nou.
De mare importanță este studiul avidității clasei Ab IgG (tăria legării antigenului la Ab). În infecția primară, Abs cu aviditate scăzută sunt sintetizate mai întâi (indicele de aviditate (AI) mai mic de 30%). Stadiul târziu al infecției primare se caracterizează prin Abs cu aviditate moderată (IA - 30-49%). Anticorpii foarte avidi (AI - mai mult de 50%) se formează la 1-7 luni după infectarea cu EBV.
Markerii serologici ai fazei active a EBVI sunt Ab IgM la VCA și Ab IgG la EA, aviditatea scăzută și moderată a Ab IgG la markerii fazei inactive, Ab IgG la EBNA.
Materialul pentru PCR este sânge, lichid cefalorahidian, saliva, frotiuri din mucoasa orofaringiană, probe de biopsie de organe etc. Sensibilitatea PCR în EBVI (70-75%) este mai mică decât în alte infecții cu herpesvirus (95-100%). . Acest lucru se datorează apariției EBV în fluidele biologice numai în timpul lizei mediate imun a limfocitelor B infectate.
Tratament. Principiile terapiei EBVI sunt natura complexă, utilizarea medicamentelor etiotrope, continuitatea, durata și succesiunea măsurilor terapeutice în etapele „spital → clinică → centru de reabilitare”, controlul parametrilor clinici și de laborator.
Pe baza experienței de tratare a 169 de copii cu EBVI, am dezvoltat un standard pentru tratamentul acestei boli.
Terapie de bază: modul de protecție; alimentatie medicala; medicamente antivirale: medicamente virucide - inozin pranobex (Isoprinosine), nucleozide anormale (Valtrex, Acyclovir), Arbidol; Preparate de IFN - IFN recombinant α-2β (Viferon), Kipferon, Reaferon-EC-Lipint, interferoni pentru injectare intramusculară (Reaferon-EC, Realdiron, Intron A, Roferon A etc.); Inductori IFN - Amiksin, doze ultra-scăzute de anticorpi la γ-IFN (Anaferon), Cycloferon, Neovir. După indicații: medicamente antibacteriene locale (Bioparox, Lizobakt, Stopangin etc.); medicamente antibacteriene sistemice (cefalosporine, macrolide, carbapeneme); imunoglobuline pentru administrare intravenoasă (Imunovenin, Gabriglobin, Intraglobin, Pentaglobin etc.); complexe de vitamine și minerale - Multi-tabs, Vibovit, Sanasol, Kinder Biovital gel etc.
Intensificarea terapiei de bază conform indicațiilor:
Terapie imunocorectivă sub controlul imunogramelor - imunomodulatoare (Polyoxidonium, Likopid, Ribomunil, IRS-19, Imudon, Derinat etc.), citokine (Roncoleukin, Leukinferon); probiotice (Bifiform, Acipol etc.); medicamente pentru reabilitarea metabolică (Actovegin, Solcoseryl, Elkar etc.); enterosorbenti (Smecta, Filtrum, Enterosgel, Polyphepan etc.); antihistaminice de a doua generație (Claritin, Zyrtec, Fenistil etc.); hepatoprotectori (Hofitol, Galstena etc.); glucocorticosteroizi (prednisolon, dexametazonă); inhibitori de protează (Kontrykal, Gordox); neuro- și angioprotectori (Encephabol, Gliatilin, Instenon etc.); medicamente „cardiotrope” (riboxină, cocarboxilază, citocrom C etc.); remedii homeopate și antihomotoxice (Oscillococcinum, Aflubin, Lymphomyosot, Tonsilla compositum etc.); metode non-medicamentale (terapie cu laser, magnetoterapie, acupunctură, masaj, fizioterapie etc.)
Terapie simptomatică.
Cu febră - medicamente antipiretice (paracetamol, ibuprofen etc.); cu dificultate în respirația nazală - preparate nazale (Isofra, Polydex, Nazivin, Vibrocil, Adrianol etc.); cu tuse uscată - medicamente antitusive (Glauvent, Libeksin), cu tuse umedă - medicamente expectorante și mucolitice (AmbroGEKSAL, bromhexină, acetilcisteină etc.).
De câțiva ani, folosim cu succes o terapie etiotropă combinată în etape pentru tratamentul EBVI, care include inozin pranobex (Isoprinozină) și interferon recombinant α-2β (Viferon) (Fig. 1, 2). Inozin pranobex (Isoprinosine) inhibă sinteza proteinelor virale și inhibă replicarea unei game largi de virusuri ADN și ARN, inclusiv EBV. Medicamentul are activitate imunocorectivă - modulează răspunsul imun în funcție de tipul de celule, stimulează producția de anticorpi, citokine, IFN, crește activitatea funcțională a macrofagelor, neutrofilelor și celulelor NK; protejează celulele afectate de scăderea post-virală a sintezei proteinelor. Inozin pranobex (Isoprinosine) a fost administrat la 50-100 mg/kg/zi pe cale orală în 3-4 doze. A efectuat trei cure de tratament timp de 10 zile cu un interval de 10 zile. IFN recombinant α-2β (Viferon) inhibă replicarea virală datorită activării endonucleazei, distrugerii ARN-ului mesager viral. Medicamentul modulează răspunsul imun, promovează diferențierea limfocitelor B, stimulează producția de citokine, crește activitatea funcțională a macrofagelor, neutrofilelor și celulelor NK. Antioxidanții săi naturali (vitaminele E și C) stabilizează membranele celulare. Medicamentul a fost prescris conform unui regim prelungit (V. V. Malinovskaya și colab., 2006).
Eficacitatea terapiei etiotrope pentru AEBVI a fost evaluată în două grupuri de pacienți. Pacienții din primul grup (52 de copii) au primit inozin pranobex (Isoprinozină) în combinație cu IFN α-2β recombinant (Viferon), pacienții din grupul 2 (57 de copii) au primit monoterapie cu IFN α-2β recombinant (Viferon). Parametrii clinici și serologici înainte de tratament și după 3 luni de terapie sunt prezentați în . La pacienții din ambele grupuri, a existat o scădere semnificativă a simptomelor precum limfadenopatia generalizată, amigdalita, adenoidita, hepatomegalia și splenomegalia în timp. Cu toate acestea, pe fondul terapiei combinate, dinamica pozitivă a indicatorilor clinici a fost mai semnificativă; infecții respiratorii acute (IRA) doar la 19,2% dintre pacienții din grupa 1 și la 40,3% dintre pacienții din grupul 2 (p.< 0,05). На фоне комбинированной терапии наблюдалось более быстрое исчезновение серологических маркеров репликации.
Terapia combinată pentru AEBVI a contribuit la modularea răspunsului imun în funcție de tipul de celule (o creștere a limfocitelor CD3-, CD4-, CD8-, CD16- și HLA-DRT). Pregătirea celulelor imunocompetente pentru apoptoză (CD95) a scăzut. S-au observat stimularea producției de IgA, trecerea sintezei Ab de la IgM la IgG, o scădere a conținutului de CEC și parametri îmbunătățiți ai metabolismului neutrofilelor.
Eficacitatea terapiei etiotrope a fost studiată la 60 de pacienți cu CHEBVI. Pacienții din grupul 1 (30 de copii) au primit inozin pranobex (Isoprinozină) și IFN α-2β recombinant (Viferon), grupul 2 (30 de copii) au primit monoterapie cu IFN α-2β recombinant (Viferon). Indiferent de regimul de tratament, la 3 luni de la începerea terapiei, s-a înregistrat o scădere semnificativă a incidenței limfadenopatiilor generalizate, hipertrofiei amigdalelor palatine și faringiene, splenomegalie, intoxicații, sindroame infecțioase și vegetativ-viscerale ( ). Combinația de inozin pranobex (Isoprinosine) cu IFN α-2β recombinant (Viferon) a contribuit la o dinamică mai semnificativă a parametrilor clinici. Numărul de episoade IRA a scăzut de la 6-11 (7,9 ± 1,1) la 4-6 (5,2 ± 1,2) pe an în timpul monoterapiei cu IFN α-2β recombinant (Viferon) și la 2-4 (2,5 ± 1,4) pe an pe fondul terapiei combinate (p< 0,05). В обеих группах уменьшалась частота репликации ВЭБ, однако при сочетанном применении противовирусных препаратов этот эффект был более выраженным.
Utilizarea unei combinații de inozin pranobex (Isoprinozină) și IFN α-2β recombinant (Viferon) la pacienții cu CHEBVI a condus la o dinamică pozitivă mai pronunțată a indicatorilor stării imune (scăderea conținutului de IL-1RA, normalizarea exprimării markeri de activare ai celulelor imunocompetente (HLA-DR) și receptorilor de apoptoză (CD95); creșterea activității funcționale a Th1 (creșterea IFN γ), restabilirea numărului de limfocite T și celule NK, un conținut mai mare de limfocite CD8 decât cu monoterapie.Nu a existat o normalizare completă a expresiei receptorului pentru IL-2 (CD25).pe fondul terapiei antivirale combinate, activitatea funcțională a Th2 a scăzut (normalizarea nivelului IL-4. Numărul de Celulele B la sfarsitul tratamentului a fost normala.S-a inregistrat o crestere a nivelului de IgA si o trecere a sintezei Ab de la clasa IgM la IgG;continutul de CIC a scazut.S-au imbunatatit indicatorii metabolismului neutrofilelor.Continutul chimiotactic. factorul neutrofilelor (IL-8) nu a atins norma, cu toate acestea, a fost mai mare decât cu Viferon în monoterapie.
Nu au existat efecte secundare la utilizarea inozină pranobex (Isoprinozină) și IFN α-2β recombinant (Viferon).
Rezultatele studiului indică potențarea efectelor atunci când inozin pranobex (Isoprinosine) este combinat cu IFN a-2b recombinant (Viferon) la pacienții cu EBVI.
Potențarea efectelor antivirale, imunomodulatoare și citoprotectoare ale acestor medicamente duce la o dinamică pozitivă mai semnificativă a manifestărilor simptomelor clinice EBVI decât în monoterapie, la dispariția markerilor serologici ai activității procesului infecțios. Trebuie remarcat eficiența ridicată și siguranța terapiei combinate folosind inozin pranobex (Isoprinozină) și IFN α-2β recombinant (Viferon).
Reabilitare. Copilul este observat de medicul local și specialist în boli infecțioase, radiat la 6-12 luni de la dispariția indicatorilor clinici și de laborator ai activității procesului infecțios. Frecvența controalelor este o dată pe lună. Conform indicațiilor, se recomandă consultarea unui medic ORL, imunolog, hematolog, oncolog etc. Studiile de laborator și instrumentale ale pacienților includ: un test clinic de sânge o dată pe lună timp de 3 luni, apoi o dată la 3 luni, mai des conform indicațiilor; markeri serologici ai EBV prin ELISA o dată la trei luni, conform indicațiilor - mai des; PCR de sânge, tampoane din orofaringe 1 dată la 3 luni, conform indicațiilor - mai des; imunograma - 1 dată la 3-6 luni; studii biochimice şi instrumentale – conform indicaţiilor.
Terapia de reabilitare include: regim de protecție, nutriție terapeutică, medicamente antivirale după scheme prelungite. Sub controlul imunogramei se efectuează imunocorecția. Conform indicatiilor, medicamente antibacteriene locale, cure de complexe vitamino-minerale, pro- si prebiotice, medicamente de reabilitare metabolica, enterosorbenti, antihistaminice, hepato-, neuro- si angioprotectori, medicamente cardiotrope, enzime, remedii homeopate, metode non-medicamentale de tratament.
Astfel, EBVI se caracterizează printr-o distribuție largă, un curs lung cu reactivare periodică a procesului infecțios la unii pacienți, posibilitatea dezvoltării complicațiilor și a rezultatelor adverse (boli oncologice, patologie autoimună). Un rol important în EBVI este jucat de formarea IDS secundară. Principalele sindroame clinice ale EBVI sunt sindroamele asemănătoare mononucleozei acute și cronice, intoxicația, sindroamele infecțioase, cerebrale, gastrointestinale, cardiace și artralgice. Diagnosticul EBVI se bazează pe analiza grupelor de risc, identificarea sindroamelor clinice de top și testele de laborator. Tratamentul EBVI este complex și include medicamente etiotrope (medicamente virostatice, interferon și inductori săi), medicamente patogenetice, imunomodulatoare, terapie simptomatică. Utilizarea combinată prelungită a inozin-pranobex (Isoprinozină) și IFN α-2β recombinant (Viferon), care le potențează efectele imunocorectoare și citoprotectoare, crește semnificativ eficacitatea tratamentului. Pacienții cu EBVI au nevoie de reabilitare pe termen lung cu monitorizarea obligatorie a indicatorilor clinici și de laborator ai activității procesului infecțios.
Virusul Epstein-Barr, sau EBV, este inclus în categoria herpesvirusurilor (herpes tip 4). Este cea mai răspândită infecție virală, al cărei pericol a fost subliniat chiar de Einstein. Conform rezultatelor studiilor statistice, până la 60% dintre copii și aproape 100% dintre adulți au întâlnit virusul prezentat.
Care sunt căile de transmitere a virusului și sursele de infecție
Virusul Epstein-Barr la un copil sau adult va fi transmis în principal prin picături în aer (de exemplu, la sărut). În plus, prin transmiterea EBV, pot exista articole de uz casnic obișnuite, care este o cale de transmitere contact-gospodărie. Nu trebuie să uităm de opțiunea transmisibilă - prin sânge, precum și de la mamă la copilul ei nenăscut (cale verticală). La urma urmei, acest lucru poate forma și o boală la un copil.
Sursa infecției virale prezentate poate fi doar o persoană. În marea majoritate a cazurilor, vorbim de pacienți cu formă latentă sau asimptomatică. Virusul Epstein-Barr intră în corpul uman prin tractul respirator superior. De acolo, intră direct în țesutul limfoid, provocând diverse leziuni. Ca urmare a EBV, sunt afectate ganglionii limfatici, amigdalele, zona ficatului și splina - atât la un adult, cât și la un copil. Înainte de a începe tratamentul, se recomandă efectuarea unei serii de teste pentru a confirma boala, astfel încât boala virală să nu continue mai departe.
Clasificarea virusurilor
Nu există o clasificare unică a virusului Epstein-Barr (EBV). Pentru aplicarea în domeniul medicinei practice în legătură cu boala, se oferă următoarea gradație:
- în funcție de intervalul de timp al infecției, de exemplu, formă congenitală sau dobândită, indiferent de cauze;
- după forma bolii - tipic (mononucleoză de tip infecțios) și atipic: șters, asimptomatic, afectarea organelor interne;
- datorita caracteristicilor cursului - usoara, moderata sau agravata.
Virusul Epstein-Barr poate fi clasificat în funcție de durata cursului, faza de activitate și prezența sau absența unei complicații.
Nu trebuie să uităm că EBV la un copil și un adult se poate referi la o infecție mixtă (mixtă). Acest tip de leziune în marea majoritate a cazurilor este identificat în combinație cu infecția cu citomegalovirus. Înainte de a începe tratamentul și de a face teste, se recomandă insistent să acordați atenție simptomelor bolii la un adult și un copil. Vă invităm să vă familiarizați cu cum arată herpesul genital Aici.
Simptomele unei stări patologice la adulți
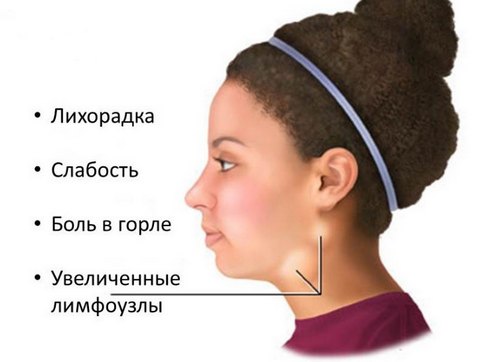
Observând semnele virusului Epstein-Barr, se recomandă insistent să acordați atenție celor patru simptome principale. Prima dintre acestea este oboseala, urmată de creșterea temperaturii corpului, precum și de durere în gât și modificări ale ganglionilor limfatici regionali (cel mai adesea cervicali). Pentru a le verifica, veți avea nevoie de anumite teste.
De obicei, boala începe cu un sentiment de indispoziție holistică. Poate dura cel puțin șapte zile, după care temperatura corpului crește - până la 38-39 de grade. Se identifică o modificare a dimensiunii ganglionilor limfatici de până la doi până la trei cm.
Este de remarcat faptul că, pe măsură ce virusul Epstein-Barr se dezvoltă, leziunile hepatice încep întotdeauna - indiferent dacă este vorba de un adult sau de un copil.
Poate fi asociat cu o senzație de greutate în hipocondrul drept sau cu întunecarea urinei, vorbind despre Steinbar. În plus, este diagnosticată o leziune a splinei, care va crește în dimensiune.
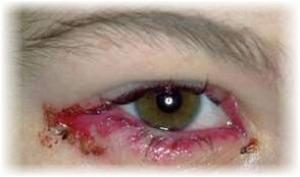 În fotografie, simptomele virusului Epstein-Barr
În fotografie, simptomele virusului Epstein-Barr Boala nu va dura mai mult de una sau două săptămâni, după care este planificată o recuperare sistematică. Modificarea dimensiunii ganglionilor limfatici și slăbiciunea totală pot persista până la trei săptămâni. Simptomele EBV la un copil merită o atenție specială.
Manifestări la copii
Cel mai adesea, copiii se plâng de o varietate de tulburări, al căror tratament poate fi dificil. În special, poate fi o creștere a ganglionilor limfatici sau, de exemplu, tulburări mintale. Vorbind mai în detaliu despre virusul Epstein-Barr la un copil, se recomandă insistent să acordați atenție faptului că:
- Copilul are vârstă mai tânărăîntâlnirea cu virusul Epstein-Barr va fi mult mai puternică și mai variată decât la copiii mai mari;
- amenințarea specială a bolii prezentată este identificată din cauza impactului neprevăzut care poate fi provocat;
- EBV poate provoca procese pe termen lung în rinichi și ficat.
La un copil, acest lucru poate fi chiar combinat cu simptomele cursului cronic al mononucleozei infecțioase. Indicatorii de temperatură sunt identificați în termen de 37,5 grade (pentru mai multe luni). Nu trebuie să uităm că simptomele pot fi însoțite de boli fungice frecvente, patologii ale sistemului nervos și digestiv. De aceea, tratamentul cu virusul Epstein-Barr este recomandat să înceapă cât mai devreme. Înainte de aceasta, va trebui să treceți anumite teste pentru a determina exact cum să tratați sindromul.
Diagnosticul virusului la adulți și copii
Diagnosticul cu suspiciune de accesare a infecției acute sau cronice cu virusul Epstein-Barr se poate face pe baza plângerilor. De asemenea, trebuie luate în considerare manifestările clinice și datele de laborator obținute în urma analizelor. Numai după aceea va fi posibil să începeți tratamentul la un copil și un adult.
Vorbind direct despre diagnostic, acordați atenție implementării analiza generala sânge și analize biochimice pentru identificarea anticorpului. În plus, diagnosticele despre care a vorbit Einstein ar trebui să includă un studiu imunologic, în care să fie identificată starea sistemului de interferon și chiar a imunoglobulinei. De asemenea, testele de diagnostic ar trebui să includă teste serologice și teste ADN. Numai după aceasta, poate fi efectuat tratamentul corect al unei astfel de boli precum EBV la un adult și un copil.
Cum se efectuează tratamentul
 Nu există un tratament specific pentru virusul Epstein-Barr. Terapia este efectuată de un medic infecțios, sub rezerva adăugării unei patologii acute sau cronice. Un curs de reabilitare poate fi efectuat chiar și de către un oncolog, în special în formarea de tumori și alte neoplasme. Toți pacienții, în special cei cu EBV de tip infecțios, ar trebui internați. Adulților li se recomandă cu tărie o anumită dietă în formarea hepatitei și, desigur, odihnă absolută. Este necesar să se acorde atenție faptului că:
Nu există un tratament specific pentru virusul Epstein-Barr. Terapia este efectuată de un medic infecțios, sub rezerva adăugării unei patologii acute sau cronice. Un curs de reabilitare poate fi efectuat chiar și de către un oncolog, în special în formarea de tumori și alte neoplasme. Toți pacienții, în special cei cu EBV de tip infecțios, ar trebui internați. Adulților li se recomandă cu tărie o anumită dietă în formarea hepatitei și, desigur, odihnă absolută. Este necesar să se acorde atenție faptului că:
- ca parte a tratamentului, poate fi necesară reluarea testelor;
- utilizați în mod activ diverse categorii de compuși antivirali, dar este important să le folosiți numai în legătură cu recomandările medicului curant;
- dacă este necesar, componentele antibiotice sunt incluse în tratamentul adulților pentru boala EBV.
Terapia poate fi efectuată în detrimentul tetraciclinei, cefazolinei și altor componente. De exemplu, acest lucru este necesar dacă virusul Epstein-Barr este combinat cu angina pectorală cu raiduri extinse. În acest caz, tratamentul bazat pe rezultatele analizelor se efectuează într-un curs holistic și variază de la șapte la 10 zile. Acest articol este totul despre.
Caracteristicile terapiei la copii
La fiecare copil, terapia pentru boală trebuie efectuată diferit decât la adulți. În special, se recomandă utilizarea imunoglobulinei intravenoase și a vitaminelor complexe. Copilului i se pot prescrie medicamente antialergice pentru a trata EBV în stadiile incipiente. Corectarea simptomelor și a imunității se realizează prin numirea de imunomodulatoare, citokine și chiar stimulente biologice.
Un pas important în cursul de recuperare ar trebui considerat ameliorarea unei varietăți de simptome ale unei stări patologice. Vorbind despre acest lucru, acordați atenție utilizării unei componente antipiretice cu o creștere a indicatorilor de temperatură.
Sfat: Când un copil tusește, trebuie utilizate fără greșeală formulări împotriva acestui proces, de exemplu, Mukaltin.
În plus, tratamentul virusului Epstein-Barr cu dificultăți de respirație pe nas ar trebui să implice utilizarea de picături.
Prognosticul și complicațiile virusului Epstein-Barr
 Complicațiile în prezența virusului Epstein-Barr pot include dezvoltarea de otită medie, peritonsilită și insuficiență respiratorie. Vorbim despre umflarea amigdalelor și a țesuturilor moi ale orofaringelui. Complicațiile EBV la un copil sau adult pot include dezvoltarea hepatitei, ruptura splinei și anemie hemolitică.
Complicațiile în prezența virusului Epstein-Barr pot include dezvoltarea de otită medie, peritonsilită și insuficiență respiratorie. Vorbim despre umflarea amigdalelor și a țesuturilor moi ale orofaringelui. Complicațiile EBV la un copil sau adult pot include dezvoltarea hepatitei, ruptura splinei și anemie hemolitică.
În plus, dacă boala nu a fost tratată sau analizată o perioadă lungă de timp, poate fi agravată de purpură trombocitopenică, insuficiență hepatică. Este foarte recomandat să acordați atenție următoarelor:
- opțiunile nu mai puțin probabile pentru agravarea stării pot fi considerate pancreatită și miocardită;
- prognosticul pentru virusul Epstein-Barr, în general, poate fi apreciat ca favorabil;
- in alte situatii, va depinde de severitatea si durata bolii.
Nu trebuie să uităm de probabilitatea complicațiilor și a formării diferitelor neoplasme. În acest text, cel mai important lucru în legătură cu ce să faci dacă este format herpes la bărbați pe cap.
FAQ
Ce boli sunt cauzate de virusul Epstein-Barr?
Bolile asociate cu virusul Epstein-Barr sunt urmatoarele: mononucleoza de tip infectios, boala Hodgkin (limfogranulomatoza), poliadenopatia. Nu ar trebui să uităm de probabilitatea dezvoltării sindromului de oboseală cronică, formațiuni maligne în nazofaringe. Experții atrag atenția asupra faptului că virusul Epstein-Barr la un copil și un adult poate provoca limfoame și chiar deficiență imunitară generală. Pentru a evita toate acestea, se recomandă insistent să faceți toate analizele necesare și să efectuați tratamentul la timp.
Care este perioada de incubație pentru boala Epstein-Barr?
Perioada de incubație a bolii prezentate, în medie, va fi de la 30 la 50 de zile. În funcție de caracteristicile stării pacientului, fluctuațiile sunt probabile în intervalul de la patru zile la două luni. În plus, doar cele mai necesare despre herpes pe piele.